第一線で活躍する医師や看護師、医療従事者などが講師として登場し、わかりやすく解説する「メディカのセミナー」。そのセミナーのプログラムのうちチャプター①をメディカLIBRARYだけで特別配信します。
※上部のサムネイルをクリックして視聴できます。
※視聴にはメディカIDが必要です。メディカIDをお持ちの方はログインしてそのままご視聴ください。
西村幸秀
医療法人同仁会(社団)京都九条病院 精神科・心療内科/医療法人同仁会(社団)介護事業部 事業部長統括医師
<こんな方にオススメです!>
病棟から次につなげていくうえで知っておいて欲しいことを、講師の経験や現場で実践していること、秘伝の技も含めて解説!
認知症患者さんの正しい理解と、アセスメントができれば、患者さんの???行動も対応できる!
配信|CHAPTER 1:導入にかえて
みなさん、こんにちは。
まず「導入にかえて」ということで、「京都の取り組み、意思決定支援、看護師の役割」をお話します。
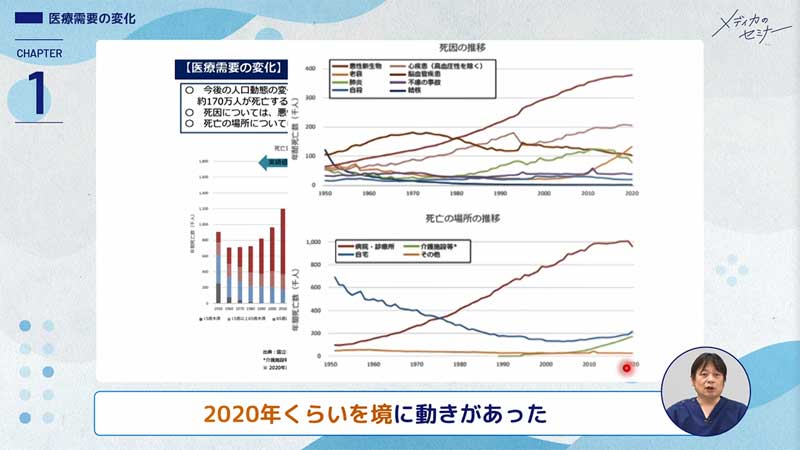
このスライドは、厚生労働省が令和4年3月に出した資料ですが、医療需要の変化ということで、人が亡くなる場所は、自宅や介護施設が増加傾向にあることを示しています。
死亡場所の変化の推移は、下の折れ線グラフの2020年を見ると、いちばん上の赤ライン「病院・診療所」が少し下がっています。緑ラインの「介護施設等」は右肩上がり、青ラインの「自宅」も少し右肩上がりとなっています。つまり、2020年くらいを境に動きがあったということです。
あと、上の折れ線グラフは死因の推移ですが、オレンジラインの「老衰」が右肩上がりになっています。
このことからですね、2020年の新型コロナウイルスをきっかけにして、在宅で人生の最終段階を迎えたいというご本人さんや、看取りを自宅で行いたいご家族が増えていることが示唆されます。
では京都の取り組みをお話ししますが、みなさんに地域でも地域包括ケアが推進されていると思います。医療・介護・福祉の各サービスが一体的に享受でき、すべての府民が住み慣れた地域で安心して暮らし続けられるためにということで、スライドの左側の図にありますが、医療・介護・福祉・行政が、高齢者や家族を中心にして、だいたい30分くらいの中学校の区域くらいで地域包括ケアのシステムを作り上げていくというのが国の施策です。
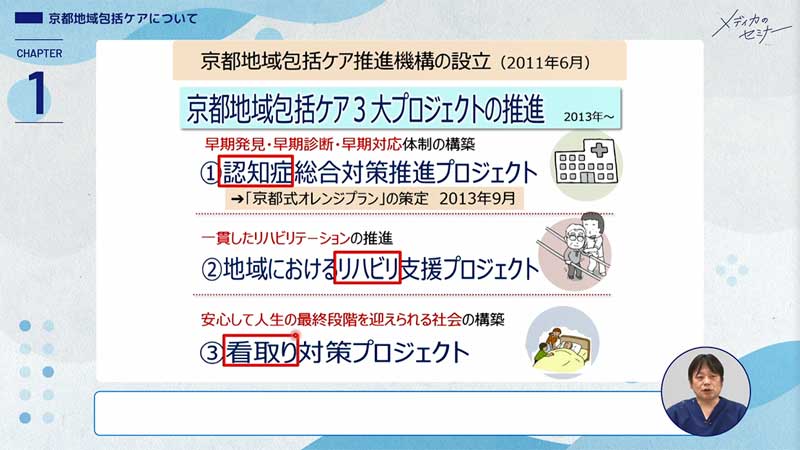
京都においても、2011年6月に「京都地域包括ケア推進機構」が設立されています。スライドの写真のように京都府知事、京都市長、京都府医師会長、京都府社会福祉協議会長が呼びかけて、高齢者の生活に関連している全39団体が「オール京都体制」で参加しています。
このいちばんの特徴は、事務局が京都府医師会の会館内にあるということです。たとえば京都府など行政の職員さんと話をするときはアポイントを取ったり会議室を予約したりということがありますが、事務局担当者が医師会館内にいるので、比較的スムーズに情報の共有や会議などもできます。

2013年から、京都では「地域包括ケア3大プロジェクト」というものを推進しています。1つ目が今回のセミナーにもかかわってくる「認知症」、そして「リハビリ」、3つ目は「看取り」です。
2013年9月には「京都式オレンジプラン」というものを策定しています。私が京都府医師会の理事になったのがちょうど2013年6月で、それから10年間このプランとともに歩んできました。
また、回復期リハの病棟の立ち上げに携わって「リハビリ」にもかかわったり、ここ3年ほど精神科の訪問診療をしたり、介護老人保健施設で施設長をしたりしていますので「看取り」も増えてきています。
ですので、「認知症」「リハビリ」「看取り」と、この3大プロジェクトにかかわることができています。
「京都式オレンジプラン」は2018年3月に「新・京都式オレンジプラン」に改定され私も座長としてかかわったのですが、今年も改定の年となっていますので、今回このセミナーでみなさんに知っていただけることはうれしいです。
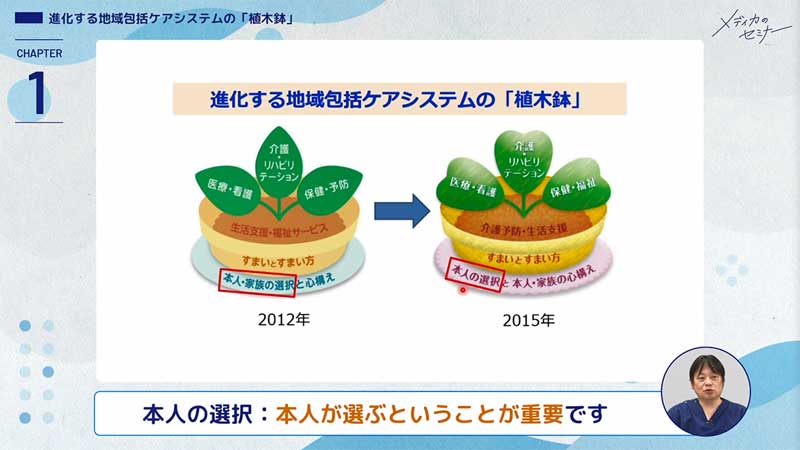
みなさん、地域包括ケアシステムの植木鉢の絵は見たことがあると思いますが、2012年には植木鉢の皿があって、植木鉢があって、土があって、葉っぱが3つ生えていましたが、2015年にこの植木鉢が少し変わりました。
大きく変わった一つは皿のところです。2012年は「本人・家族の選択」となっていますが、2015年では「本人の選択」と「本人・家族の心構え」となり、本人が選ぶことが重要とされています。これが後でお話しする意思決定支援に続きます。
次に医師の役割です。柱の1つは「医療としての役割」です。1つ目は、私は精神科医療を専門としていますが、医師はそれぞれ内科、脳神経内科、整形外科など、専門家領域の疾患をまず治療する。2つ目は認知症の症状やせん妄への対応、そして3つがいま重要と言われていて、認知症の人と家族に対しる情報提供と意思決定支援です。

次に看護師の役割ですが、1つ目に本人の健康状態をフォローする、2つ目に本人の生活を支援して環境を調整する、3つ目に本人の主体性を重視し、意思決定を支援する、4つ目が家族の介護負担や健康状態なども把握・助言するということです。
連携においても、多職種連携においてのファシリテートということで中心になって議論を進めていき、認知症の人を中心とした情報の収集と共有、そして医療や看護の評価が求められる役割となります。

ではここからは「病棟でのカンファレンスにおけるポイント」や「退院前カンファレンスでのポイント」についてはお話ししていきますが、続きはぜひログインして動画でご視聴ください。


プログラム
■CHAPTER1 導入にかえて
・医療需要の変化
・京都地域包括ケアについて
・京都式オレンジプラン
・進化する地域包括ケアシステムの「植木鉢」
・医師の役割と看護師の役割
・病棟でのカンファレンスにおけるポイント
・多職種によるカンファレンスでのポイント
・退院前カンファレンスでのポイント
・意思決定サポートの質を高める
■CHAPTER2 認知症の基礎知識①
・認知症の診断基準
・チューリップテスト/ハトテスト/キツネテスト
・【事例】67歳、女性、アルツハイマー型認知症(AD)
・認知症診療における「かかりつけ医」の役割
・改訂長谷川式簡易知能評価スケール(HDS-R)
・認知機能検査(MMSE)
・認知症の薬物療法のフローチャート
・認知症に使われる薬
・【質問】レビー小体型認知症患者の食事について
■CHAPTER3 認知症の基礎知識②
・若年性認知症
・【事例】67歳、女性、アルツハイマー型認知症(AD)~その後の経過
・行動・心理症状(BPSD)の主症状と治療
・多飲:精神科患者における背景
・非定型向精神薬の新規処方時の注意点
・アセスメントの共通ツール/共通言語
・せん妄のリスクが高い場合の薬物療法
・精神科のイメージってどうですか?
・身体拘束ゼロへの手引き
・認知症の人への薬物療法と服薬支援
・【質問】最新の認知症に関する研究、治療、ケア方法について
■CHAPTER4 地域での事例から
・「見立て」は重要
・【地域での事例1】「引きこもり、弄便」
・認知症の診断基準
・成年後見制度について
・本人情報シートってなに?
・【地域での事例2】「失禁、もの忘れ、夜中に大声」
・医師・家族との接し方について考える
・かかりつけ医とは?
・Shared Decision Making(意思決定の共有)
・家族と連絡がつかない、連絡先がわからないとき
・「外傷的育ち」とは?
■CHAPTER5 認知症とのかかわり方
・認知症との付き合い方
・お父さんと長男の嫁のやりとりを例に
・バランスのよい「ほどほどの言い方」を考えてみる
・認知症から実りある健康的な加齢へ
・レジリエンスとは?
・レジリエンスを高める10項目
・Take Home message

