第一線で活躍する医師や看護師、医療従事者などが講師として登場し、わかりやすく解説する「メディカのセミナー」。そのセミナーのプログラムのうちチャプター①をメディカLIBRARYだけで特別配信します。
※上部のサムネイルをクリックして視聴できます。
※視聴にはメディカIDが必要です。メディカIDをお持ちの方はログインしてそのままご視聴ください。
成瀨勝彦
獨協医科大学産科婦人科学教室 主任教授(産科担当)
<講師からのメッセージ>
一部の施設を除いて分娩件数は年々減少、また混合病棟化が進んで、教える側も十分に対応しにくい施設が出てきており、さらに働き方改革の影響もあって新人が指導を受ける時間が少なくなったり、先輩の話を聞いたりする機会も減ってしまいました。
この講義では、入職したばかりの助産師さん、またはもうすぐ入職する助産学生さんが「とりあえず最低限、病棟の流れに入れるようにする」「モニター(CTG)をすぐに着けられる」「なんとかやばいモニターを見落とさないようにする」「心構えだけでもできる」ことを目標にしています。
幸せなお産のために全力で行こう!
配信|CHAPTER 1:産科病棟におけるアセスメントの基本と疾患対応の基礎
ご視聴ありがとうございます。
獨協医科大学で産科の主任教授をしている成瀬と申します。ずっと奈良県立医科大学にいたのですが、2016年から聖バルナバ助産師学院というところで学院長もしていましたので助産師のみなさんにお話をするのは大好きです。2022年の4月から獨協医科大学に来まして、今日もこの獨協医科大学からお送りしています。

このチャプターでは産科病棟におけるアセスメントの基本、そして本当にごく一部の疾患ですけれども、疾患対応の基礎についてお話をしたいと思います。
このセミナーの狙いですが、新人の助産師さん、あるいはこれから仕事をする助産学生さんを対象としています。まずは病棟の流れに最初から乗っていけるように、基礎の基礎の知識を身につけていただけたらと思っています。
いちばん大切なことは、胎児モニタリングモニターを着けられるようになること。そしてそれが正確に読めるところまでとは言いませんが、見落としてはいけない点について学んでいただきます。そして心構えができる、そういったレベルの目標としてます。最後までどうぞご覧ください。

次のスライドに示したのは、このチャプターでお話しする内容です。まず陣痛発来入院のアセスメント、分娩誘発・促進の問題点や注意点、そしていちばん病棟で出会うことの多い疾患である切迫早産と妊娠高血圧症候群についての基本的なお話をしたいと思います。

さて、妊婦さんが陣痛発来で入院してきました。そのときのチェックリストは多くの施設では自分たちで決めたものがありますのでそれに従うことになりますが、スライドではWHOの基準を中心に一例を示しています。
入院時にまず見ることですが、検診をちゃんと受診しているかどうか、感染症の検査は済んでいるか、そして帝王切開や子宮筋層におよぶ手術の既往がないか。いちばん大事なのはGBSです。今は35週でB群溶連菌の検査をしなければなりませんが、例えばまだその検査結果が返ってきていないということもあります。
また、頭位であるかどうかですが、これは油断してはいけません。最後の検診で頭位でも、いざ見たら骨盤位ということも私の人生に何度かはありました。
妊娠週数の確認はもちろん、推定児体重の確認、そしていまコロナのなかでは必ずされていると思いますがお母さんの体温の確認。お母さんだけでなく、その周りで風邪をひいている人はいないか、お母さんに呼吸器症状はないかどうかを確認して、血圧を測り、尿蛋白を調べるというのはいま基本になっています。蛋白尿はテステープで調べることが多いですね。
破水している場合は、羊水混濁がないことを調べる必要があります。また、この後で出てきますが赤ちゃんの心拍をしっかり見ること、内診をしてへその緒が下がっていないかを調べるといったことは必ず必要となります。もちろん羊水混濁だけではなく、羊水に血液が混じっていないかどうか、もちろん分娩が進行しておしるしが混じってくる、そういった羊水の血性もありますが、怖いのは早期剥離の血性羊水です。
破水をしている場合には、いつ破水をしたかを必ず確認します。破水して18時間を超えてくると感染の危険がありますのですぐに対応しなければいけません。そしてCTGを着けて胎児機能不全がないことを確認といった流れになります。

続いて、分娩が進行してきますと血圧を定期的に測る必要があります。妊娠高血圧腎症の所見があれば硫酸マグネシウムを開始し、高血圧がある場合には降圧薬を使うなど、各施設でのルーチンを押さえておく必要があるでしょう。
体温はもちろんですが、助産師さんがいちばんしなくてはいけないのは妊婦さんの訴えの確認です。すごく痛がっている、すごく気分が悪い、そしてなんとなくおかしい、なんとなく意識レベルがおかしい、そういったことはアセスメントにおいてとても重要です。
胎児モニタリングの基準については後ほどのチャプターでお話ししますが、やはりCTGでレベル3以上が持続する場合には医師と方針を決めておく必要があるでしょう。
回旋異常はなかなかすべてを診断するのは難しいのですが、分娩が進行しない場合にはそういったことも影響しているのではないかと心配していろいろ調べていく、あるいはお母さんの体位を変えてみるといったことが必要になります。
羊水についてはチェックリストで示した通りですが、分娩の進行のアセスメントというのは非常に難しいです。子宮口が4cm開大を超えればと書いてありますが、これは実はいまの基準ではどうなのかわからないということで*マークを付けています。
子宮口全開後4時間以内であるかどうかもチェックリストにありますが、子宮口全開からどれくらいで介入するか、これも患者さんによって変わってきます。6時間、7時間でも特に問題なくゆっくり進行させていく場合もあれば、2時間でも早く対応しなくてはいけない場合もあります。ただ全開からずっと何もしないでいるのはよくありません。

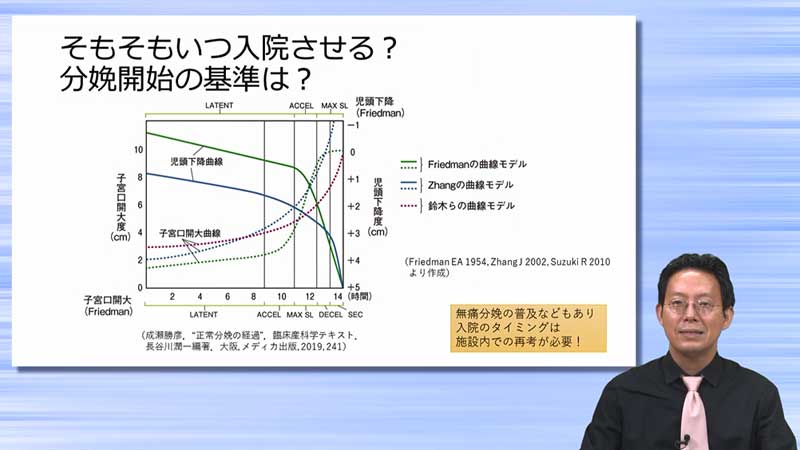
では、子宮口4cm開大の*マークのところを説明します。助産師さんたちはこのFriedman曲線を学んだかもしれません。Friedman曲線というのは、1950年代にFriedmanさんが記したもので、3cmを超えると分娩 はアクセレレイションフェーズ、つまり一気に進んでいくフェーズに入るのだということをFriedmanさんが示し、それをいまでも指導している施設もあると思います。
しかしこれはちょっと実感から外れているんですね。3cmを超えたからといって勢いよく進むばかりではないですし、そのほうが少ないのはないかと考えた人がいて、海外ではZhang先生、日本では聖路加国際病院の先生たちがこのスライドのように調べています。その結果、急激に進むフェーズは少なくとも3cmではなく、5cmまたは6cmではないか、あるいはそういったものはないのではないかという意見がいま多数を占めています。なぜかと言うと、いま無痛分娩や急いで鉗子で介入したり、陣痛促進剤を使ったりとか、そういったものが入り混じったりしています。日本の鈴木さんのこの曲線を見る限りでは、もう少しゆっくりと進んでくるのかもしれません。ここが先ほど申し上げた4cm開大を基準にしていいのかという*マークです。このことについては施設で十分に先輩助産師さんとも話をして、診察して、その患者さんの所見も含めて決める、そういったことがとても重要です。
次に、切迫早産の話をしたいと思いますが、続きはぜひログインして動画をご視聴ください。

プログラム
イントロダクション
この講義のねらい
1)産科病棟におけるアセスメントの基本と疾患対応の基礎
・陣痛発来入院のアセスメント
・分娩誘発・促進の注意点
・切迫早産:病態と治療
・妊娠高血圧症候群の管理
2)CTG 読み方の基本
・分娩監視装置の装着のしかた
・「何が正常なのか」を知りましょう:リアシュアリング
・基線細変動の減少/基線細変動の消失
・一過性徐脈の種類
・遅発一過性徐脈
・変動一過性徐脈
・早発一過性徐脈
・遷延一過性徐脈
3)リアクティブ? リアシュアリング? ノンリアシュアリング?
NRFSを知って次の一手を
・リアクティブ
・リアシュアリング
・ノンリアシュアリング
おわりに
・産科領域で起こりやすいトラブル
・かつて鬼軍曹だったナルセ先生からのメッセージ

