忙しい医療現場で、つい患者さんの「痛い」「しんどい」に「仕方がない」と妥協してしまう──そんな経験はありませんか?
この連載では、日々の看護業務で出遭う難しいニーズに対して、すぐに使える緩和ケアの引き出しを紹介します。患者さんに自信を持って「次の一手」を示せる看護──そのヒントをお届けします。
夜勤中の「かゆくて眠れない」にどう応えるか
ナースちゃん:
先生、助けてください……。夜勤でかゆみ対応に追われて、もう寝不足限界……。
先生:
また大げさだなぁ。何があったの?
ナースちゃん:
患者さんに「かゆくて眠れない」って言われたんですよ。塗り薬は塗った、出されたかゆみ止めも飲んだ、でもまだかゆいって。正直これ以上何すればいいか分かんなくて、結局「明日、先生に伝えておきますね」って逃げてしまいました……。
先生:
「明日、先生に~」は夜勤の常套句だよね。でもね、かゆみって痛みほど緊急に見えないから後回しにされがちだけど、実はQOLへのダメージはとても大きいんだよ。
ナースちゃん:
分かります。どっか痒いと、全然眠れなくなるんですよね。かゆみとあの音が相まって、私の夜の蚊への憎しみはちょっとすごいですよ。
先生:
患者さんだとさらに、眠れない→せん妄パターンや、掻きむしる→皮膚損傷→感染→さらにかゆくなるっていう悪循環に陥っちゃうこともしばしばあるんだ。たかがかゆみ、されどかゆみだよ。

夜勤ナースに届く「かゆみ」の声(タップして拡大↑)
抗ヒスタミン薬がかゆみに効かない、意外な科学的理由
ナースちゃん:
でも先生、かゆみの対策って「ヒスタミン→かゆみ→抗ヒスタミン薬」じゃないですか。教科書にもそう書いてありましたよ。完璧な三段論法!
先生:
蕁麻疹みたいな急性のかゆみにはそれで合ってるよ。でもね、慢性のかゆみ――がんや腎疾患、乾燥肌のかゆみは、ヒスタミンじゃなくて別の物質が犯人なんだ。IL-31やサブスタンスP、プロテアーゼとかね。
ナースちゃん:
え、つまり抗ヒスタミン薬は効かないってことですか?
先生:
そういうこと。Kleinら(1999)のレビューによると、例えばアトピー性皮膚炎で抗ヒスタミン薬がかゆみに効くエビデンスは、実はほぼないんだ。

かゆみの2つの経路(タップして拡大↑)
ナースちゃん:
ちょっと待ってくださいよ! じゃあ今までの、「お薬効いてますか?」って聞いて、「まあ……」って曖昧な作り笑顔を返されるあのやり取り。ガチで効いてなかったってことじゃないですか!
先生:
抗ヒスタミン薬には鎮静作用があるおかげで、効いたように見えることもあるけど、あれは「眠くなるから掻かなくなる」っていう間接的な効果かもしれないんだよね。
ナースちゃん:
眠くなるのが治療効果……。それもう睡眠薬出してるのとほぼ変わんないじゃないですか。
エビデンスのある、ナースが主役のかゆみケア
先生:
でもね、薬が効かない=打つ手なし、じゃないよ。実はかゆみには、非薬物ケアのエビデンスが着実に積み上がっているんだ。しかもその多くは、ナースが主役のケアなんだよ。
ナースちゃん:
ナースが主役? それは俄然やる気が出ますね!
先生:
まず保湿。「塗ってます」だけじゃダメで、量・タイミング・塗り方が意外と大切で難しいんだ。FTUって知ってる?
ナースちゃん:
FTU……不眠、つらい、うとうと?
先生:
Fingertip Unit。人差し指の先端から第一関節まで塗り薬をのせた量って意味なんだ。実はこれでちょうど、手のひら2枚分の面積をカバーできる単位なんだよ。つまり成人の全身だと、だいたい10FTU前後必要になる。
ナースちゃん:
塗り薬って、つい少なめにとって一杯塗り広げがちなんですよね……。ってか、10FTUって結構な量じゃないですか?
先生:
そうなんだよ。しかも大事なのは量だけじゃなくて、入浴後5分以内に塗ること、そして擦り込まずに皮膚の流れに沿って優しく広げること。この3つが揃って初めて「保湿」なんだ。Wuら(2015)のシステマティックレビューでは、尿毒症性のかゆみですら正しい保湿で有意に改善しているよ。
ナースちゃん:
尿毒症のかゆみにまで効くんですか!? あれめっちゃ難治性で、先生たちも頭抱えてるじゃないですか。それは本当に大切ですね!
先生:
次に冷却。冷タオルを10〜15分当てるだけでいい。皮膚にはTRPM8っていう冷感センサーがあって、これが刺激されるとかゆみの伝達経路が抑えられるんだ。
ナースちゃん:
冷やすだけで神経レベルで効くんですね。保冷剤でもいいんですか?
先生:
タオルで包んでからね。直接当てると凍傷のリスクがあるから。それから環境調整。ナースちゃん、冬の病棟で湿度計って見たことある?
ナースちゃん:
ないです。温度計はありますけど。
先生:
湿度が40%を切ると、皮膚の水分が奪われてそれだけでかゆみの原因になるよ。あとは衣類や寝具も重要で、化学繊維よりも綿素材のほうが皮膚への刺激が少ない。そして掻破行動管理。つまり、自分で掻いちゃって皮膚を悪くする、かゆみの悪循環だね。特に大事なのは、夜間のケアだね。起きているときは頑張って我慢できても、寝ているときって無意識に掻いちゃうものだからね。
ナースちゃん:
分かります! お布団であったまると、余計痒くなりますしね。
先生:
だからこそ、寝る前の準備がとっても大切なんだ! 爪をいつも短く保つのは、基本にして核心だね。加えて、夜間の綿手袋は皮膚の掻破を防ぐ心強い味方だよ!
ナースちゃん:
ちょっとした工夫が大きな違いを生むんですよね。
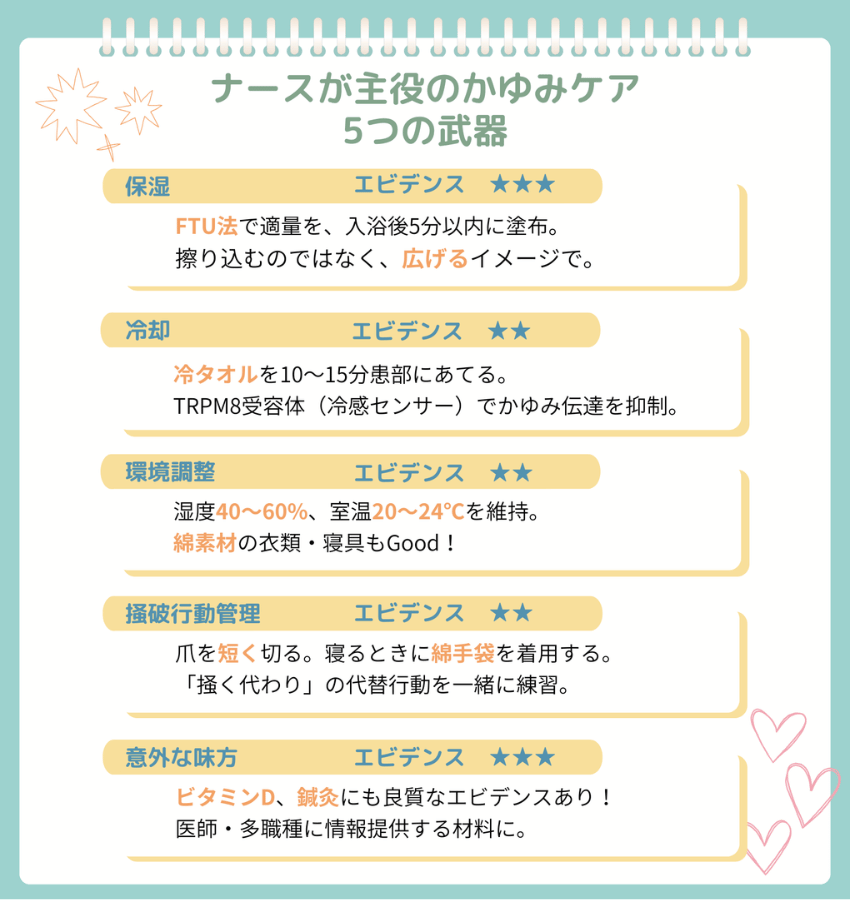
ナースが主役のかゆみケア 5つの武器(タップして拡大↑)
他にもある、かゆみに効く意外な治療法
先生:
ここまでが「ナースだけで今日からできること」だけど、知っておくと武器になるものがもう2つあるよ。ひとつ目は、ビタミンD! 15件のRCTを統合したメタアナリシスで、慢性のかゆみの重症度を有意に低減しているんだ。
ナースちゃん:
ビタミンD!? 骨の話じゃなくて?
先生:
ビタミンDには免疫調節作用があって、炎症性サイトカインを減らす働きもあるんだよ。もうひとつは鍼灸。40件のRCTのメタアナリシスで、尿毒症性のかゆみに有効という結果が出ている。特に曲池っていう、肘の外側にあるツボが効くらしい。
ナースちゃん:
メタアナリシスレベルのエビデンスがかゆみにもあるんですね。
先生:
これらはナースが直接処方するものじゃないけど、「こういうエビデンスがありますよ」って医師や多職種に情報提供できるだけで、チームとしてのケアの幅が広がるよね。
明日から始められる、かゆみケアの具体的な3ステップ
先生:
じゃあ最後に、明日の病棟から始められる3つのことをまとめるよ。1つ目、保湿を「処方」する気持ちで。FTUの量、入浴後5分のタイミング、擦り込まない塗り方。この3つを患者さんと一緒に確認してみて。
ナースちゃん:
自分が正しく塗れてないと、患者さんにも教えられないですもんね。
先生:
2つ目、環境を数字で見る。病室に湿度計を置くだけでいい。40%を切っていたら加湿対応。数字があるだけで、カンファレンスでも根拠をもって発言できるようになるよ。
ナースちゃん:
「なんとなく乾燥してる気がします」より、「湿度35%でした」のほうが圧倒的に説得力ありますね。
先生:
3つ目、掻破パターンを観察記録する。いつ・どこを・どのくらい掻いているかを記録する。これは薬の効果判定にもケアプラン立案にも使えるし、医師への報告も具体的になるよ。
ナースちゃん:
かゆみの対策って、「先生に伝えますね」で白旗をあげるもんじゃなくて、ナースこそ主役になれるケアだったんですね。
先生:
そういうこと。かゆみこそナースの観察力と実践力が活きる、いわば看護力の試金石なんだよ!
ナースちゃん:
よーし、今日からさっそくFTU使ってみよう! FTUの練習でたくさん使うんで、ナイトクリーム経費で落ちますか?
Xやってます。「魔法の緩和ケア」新着情報なども発信しているので、是非フォローをお願いします!
https://x.com/StumblePall
【参考文献】
1)Klein PA, Clark RA. An evidence-based review of the efficacy of antihistamines in relieving pruritus in atopic dermatitis. Arch Dermatol. 1999;135(12):1522-1525. https://doi.org/10.1001/ARCHDERM.135.12.1522
2)Wu HY, et al. The Effects of Nonpharmacological Treatment on Uremic Pruritus Patients: A Systematic Review. 2015. https://doi.org/10.1155/2015/258263
3)Li X, et al. Evaluating the Role of Vitamin D in Alleviating Chronic Pruritus: A Meta-Analysis. Int J Mol Sci. 2024;25(18):9983. https://doi.org/10.3390/ijms25189983
4)Lu Y, et al. Efficacy of acupoint stimulation as a treatment for uremic pruritus: A systematic review and meta-analysis. Front Med. 2022. https://doi.org/10.3389/fmed.2022.1036072
5)Tominaga M, Takamori K. An Update on Peripheral Mechanisms and Treatments of Itch. Biol Pharm Bull. 2013. https://doi.org/10.1248/BPB.B13-00319
University of Technology Sydney, St Vincent's Hospital Sydney
Visiting Scholar
緩和ケア内科医。自分を見つめなおし、本当は「優しいお医者さん」になりたかったことに気づいて、緩和ケアの世界に飛び込みました。現在はオーストラリア・シドニーで、緩和ケアの質改善や教育に関する研究に携わっています。医療現場の「当たり前」を越えて、皆さんがもう一歩患者さんやご家族に寄り添うためのお手伝いができればと思っています。
X:しくじり緩和ケア医@シドニー
(@StumblePall)
著者が出演したYouTubeチャンネルのご案内
患者対応に差がつく魔法の緩和ケア 第1回スペシャルトーク!
共感ってなに!?
https://www.youtube.com/watch?v=T9MHAgHcGEQ
患者対応に差がつく魔法の緩和ケア 第2回スペシャルトーク!
もう「何もできない」とは言わせない! 口内炎ケアで看護師ができることまとめ
https://www.youtube.com/watch?v=S9XyYA-kK3Y
患者対応に差がつく魔法の緩和ケア 第3回スペシャルトーク!
点滴しないと、寿命が縮まるんじゃないですか!? 終末期における補液の考え方とエビデンスまとめ
https://www.youtube.com/watch?v=zv8mq2vg9OE


