「認知症の患者さんにどう対応していいかわからない……。どうしたらよい?」と感じることはありませんか? 本コーナーでは、認知症の患者さんにかかわり、ケア・対応を行うときのポイントを事例とともに紹介します。(メディカ出版 編集室)
回答者:西山みどり(有馬温泉病院 看護部長/老人看護専門看護師)
【患者】70歳代後半、男性
【背景】
●アルツハイマー型認知症(ミニメンタルステート検査〔MMSE〕 16 点)
です。
●週2回のデイケアを利用しながら、自宅で妻と2人暮らしをしています。
【経過】
患者のAさんは、インフルエンザに伴い発熱と脱水がみられ、その点滴と抗ウイルス薬投与のため入院となりました。持参薬に緩下薬があり、便秘かどうか妻に聞きましたが、トイレには自分で行っているため、よくわからないという返事でした。入院後数日はぐったりとした様子で、食事介助をしても「いらない」と言って食事が進まず、排泄もベッド上でしていました。しかし、3日ほどで解熱し、徐々に起き上がることができるようになり、自ら食事をする様子もみられました。
排泄は自宅でも間に合わないことがあったため、リハビリパンツを使用していました。持参した緩下薬の服用は継続しており、Aさんに排泄の状況を尋ねると「便は毎日出てる」と言い、実際にパンツに便が付着していることも多くありました。また、ここ最近、検温やリハビリを嫌がり、時には「もういい」と声を荒げることもありました。イライラの続くAさんに、これから看護師としてどうかかわればよいでしょうか?
まずはイライラの原因が体調不良ではないかと考える
アルツハイマー型認知症の症状を考えるとき、中核症状とそれに伴う認知症の行動・心理症状(behavioral and psychological symptoms of dementia;BPSD)の両方を考える必要があります。そしてBPSDはアルツハイマー型認知症をもつ患者さんすべてにみられるものではありません。中核症状により生活のしづらさや不自由があるなか、体調不良や環境要因(入院などの物理的な環境変化のみならず、人から受ける不適切なケアを含む)、薬剤の影響などが誘因となりBPSDが引き起こされます。Aさんの場合も、まずは「イライラの原因が体調不良にあるのではいか」ということを念頭に置きながら、身体面の観察、アセスメントから始めましょう。
観察、アセスメントをするうえでもっとも大切なのは「感染症が軽快しているか」という視点です。採血データはもちろんのこと、インフルエンザの諸症状や脱水が改善されているのか、そして生きるために重要な活動と休息、栄養、排泄に問題がないかを考えます。
視診・聴診・触診・打診により、便秘をアセスメントする
Aさんは、入院後、数日は経口摂取が進んでいませんでしたが、脱水の改善とともに食事を摂れるようになっています。「食べたものが便になる」と考えたとき、まずはAさんの食事摂取量から適量の排便があるのか、便秘を起こしていないのか考えなければなりません。腹部の視診(腹部の張り)、聴診(腸蠕動が聞こえるのか)、触診(便塊が触れるのか)、打診(ガス貯留は鼓音、便塊は濁音)を実施し、判断します。
このとき、いきなりAさんの診察をするのではなく、「お通じがたまっていないか、みせてください」と、Aさんが理解できるように声掛けをし、同意を得ます。またAさんがトイレから出てきた後すぐにトイレに入り、便器内に便塊がないか、トイレ内に便臭がしないかなどからも排便の有無を確認します。
BPSDの誘因となる嵌入便を疑い、ケアを提供する
ここで注目すべきは、「リハビリパンツに便が付着していることが多い」という現状です。これは嵌入便を疑うサインです。嵌入便とは、自力排泄できないほど、直腸内に硬い便がたまった状態で、直腸性便秘の一つとされます。この状態で緩下薬を使用すると、大腸上部(便塊より上)の下痢便だけが漏れ出て、便失禁が続きます(図)1)。この状態はつねに硬い便塊が直腸を刺激しているため、非常に不快であり、BPSDの誘因となります。
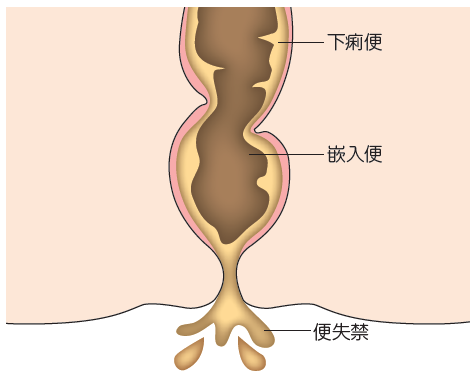
図 嵌入便(文献1より作成)
直腸に便が停滞し、直腸が過伸展している。この状態に緩下薬を投与することで、便塊周囲だけが溶け、便が絶えず漏れる。
多くの場合、嵌入便はまず浣腸や摘便でそれを出しきることが鍵となります。しかし、これらは肛門部や腹部の痛みに加え、羞恥心を伴う処置であるため、行うにあたっては丁寧な説明と配慮が求められます。摘便は指で便を体外に出すというより、「直腸壁から便塊を剝がし、便塊の向きを変えて努責をかけやすくする処置」という認識をもちます。
介護者の協力を得ながら便秘予防に努める
退院後のAさんの生活を見据え、便秘がBPSDの誘因となることを介護者である妻にも伝えることが大切です。ただ単に下剤の服薬確認をするのではなく、食事と水分の摂取を促し、下着の便汚染がないかなどにも気配りをしてもらいます。また、デイケア利用時は看護師とつながる機会であるため、腹部の観察を依頼するよう伝えます。

自分でトイレに行く認知症の患者さんの排泄物を確認することは難
しいかもしれません。しかし、便秘はBPSDの誘因になるという認識
をもち、食事摂取量はもちろんのこと、腹部の観察も丁寧に行いましょ
う。また漫然と下剤を服用してもらうことで苦痛を与えてしまわない
ように、薬効や効果を考え適切に使用することが重要です。
引用・参考文献
1)内部孝子.“ 排便障害(便秘・下痢)”.改訂2 版 高齢者看護すぐに実践トータルナビ.岡本充子ほか編.大阪,
メディカ出版,2025,63-78.
認知症患者さんの「こんなときどうする?」「どうすればもっとよくなる?」と思ったときに読みたい一冊はこちら!

認知症ケア・対応 もっとスムーズになるQ&A50
『認知症ケア・対応 もっとスムーズになるQ&A50』では、病院や施設、在宅でよく見られるケースについて、専門看護師と認定看護師がQ&A形式で問題解決に向けたアドバイスをきめ細かに解説しています。エキスパートだからこそ伝えられる、誰もが認知症ケア・対応をスムーズにできるようになる知識・知恵を豊富に紹介。認知症の患者さんへの基本的なかかわり方から、排泄ケア、スキンケア、リハビリテーション、食支援、終末期の意思決定支援と管理指導まで、病院、施設、在宅でよく見られる困りごとや悩みごとが解消できます。
有馬温泉病院 看護部長/老人看護専門看護師 西山 みどり 編著
有馬温泉病院 看護師長/認知症看護認定看護師 西田 珠貴 編著
発行:2025年4月
サイズ:A5判 184頁
価格:3,080(税込)
ISBN:978-4-8404-8797-9
▶Amazonでの購入はこちら
▶楽天ブックスでの購入はこちら
認知症患者さんへのケア・対応は個別性が高く、その人それぞれに合う内容を考える必要があります。『認知症ケア・対応 もっとスムーズになるQ&A50』には、認知症患者さんとかかわるときの「こんなときどうする?」という疑問に対する専門的な考え方、心がけ、ひと工夫のノウハウがたくさん紹介されています。認知症患者さんへのケア・対応で少しでも気になることがあったら、ぜひご一読ください!

▼「認知症」に関するその他の書籍・セミナーはこちらから
▼「認知症」に関するその他のオススメ記事


