第一線で活躍する医師や看護師、医療従事者などが講師として登場し、わかりやすく解説する「メディカのセミナー」。そのセミナーのプログラムのうちチャプター①をメディカLIBRARYだけで特別配信します。
※上部のサムネイルをクリックして視聴できます。
※視聴にはメディカIDが必要です。メディカIDをお持ちの方はログインしてそのままご視聴ください。
洛和会丸太町病院 救急・総合診療科部長
2002年に名古屋大学医学部を卒業。名古屋掖済会病院にて初期研修。国立病院機構京都医療センター総合内科後期研修、洛和会音羽病院総合診療科を経て、10年より洛和会丸太町病院救急・総合診療科。16年より現職。リーダーとして診療のみならず、若手医師教育にも熱心に取り組む。著書に『ジェネラリストのための内科診断リファレンス』(医学書院)ほか。
<こんな方にオススメです!>
病院、施設、在宅・・・高齢患者さんに関わるすべての看護師、必聴。感染・転倒予防、生活指導などの要点がつかめるので明日からの患者指導に自信を持てるようになります!
配信|CHAPTER 1:急変に早く気づく
今回は、『「悪化させない」「突然死を防ぐ」高齢者の急変予防』ということで、高齢者をいかに急変させないように普段みていくかということをお話したいと思います。
まず「その1」のテーマは、「急変に早く気づく」です。やはり急変に早く気づかないと対応もできないので、いち早く気づくにはどうしたらいいのか、ということをお話ししていきます。

さっそく症例を見てみましょう。
熱はありません。血圧も120/94mmHgで、サチュレーションも大丈夫。こういった方は、重症度は大丈夫でしょうか? 急変しそうか、しなさそうか、みなさんだったらどうやって判断されるでしょうか?

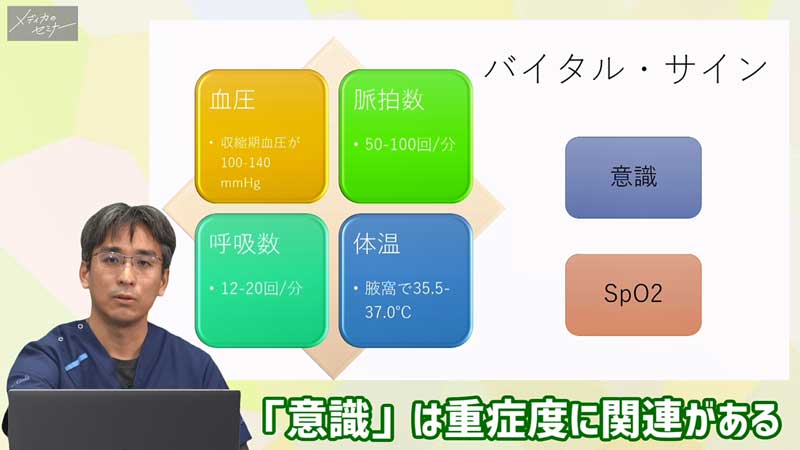
このような高齢者の場合は、バイタルサインが非常に重要です。患者さんが自身の症状をあまり訴えられないということですのでバイタルサインをみていきたいのですが、バイタルサインってなんだったのか、覚えているでしょうか?
じつはここに示しているバイタルサインは不十分です。何が不十分でしょうか?
古典的なバイタルサインは、血圧、脈拍数、呼吸数、体温です。つまり、先ほどの事例では「脈拍数」と「呼吸数」が抜けていましたね。大事なバイタルサインのうち2つも抜けていましたので、先ほど確認できたバイタルサインで満足しないようにしていただきたいと思います。
では、4つのバイタルサインの次に大事な、第5のバイタルサインと呼ばれるものには何があるか見てみましょう。
1つは意識です。意識というとあまりバイタルサインと思われていない方もいるかもしれませんが、とても重要で、重症度に関連があるので注意してみていただきたいと思います。
そしてもう1つはサチュレーションですね。サチュレーションは便利なので呼吸数の代わりによく使われるのですが、それではまだ不十分だよというお話を今日はしたいと思います。
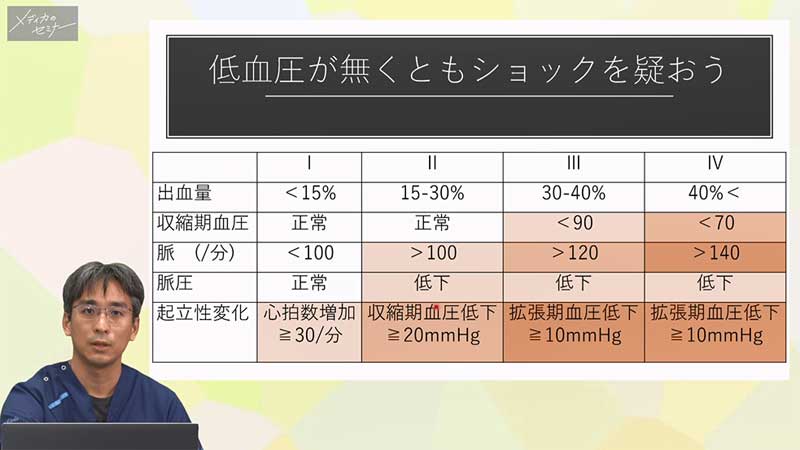
さあ、ここまでで血圧と脈拍数の話が先に出てきましたが、ここで「血圧だけではダメだよ」というお話をしたいのですが、血圧が下がって非常に重篤な状態を呈している「ショック」というものがありますね。
このショックを見つけるときに、血圧だけではダメなんです。どういうことかと言うと、これは出血の患者をみるときによく使われる表ですが、体の中の血液の出血量がだいたい3分の1くらい失われてしまうとようやく血圧が下がります。身体の血液の3分の1を失ってからようやく血圧が下がる。ではそれよりもっと早く見つけようと思えばどうするかというと、「脈が速い」という状態で見つけないといけないといわれています。または、「脈圧が低くなる」というのも特徴です。
脈圧というのは、上の血圧と下の血圧との差のことですね。これが下がるというのが、より早く「ショック」がわかる兆候といわれています。
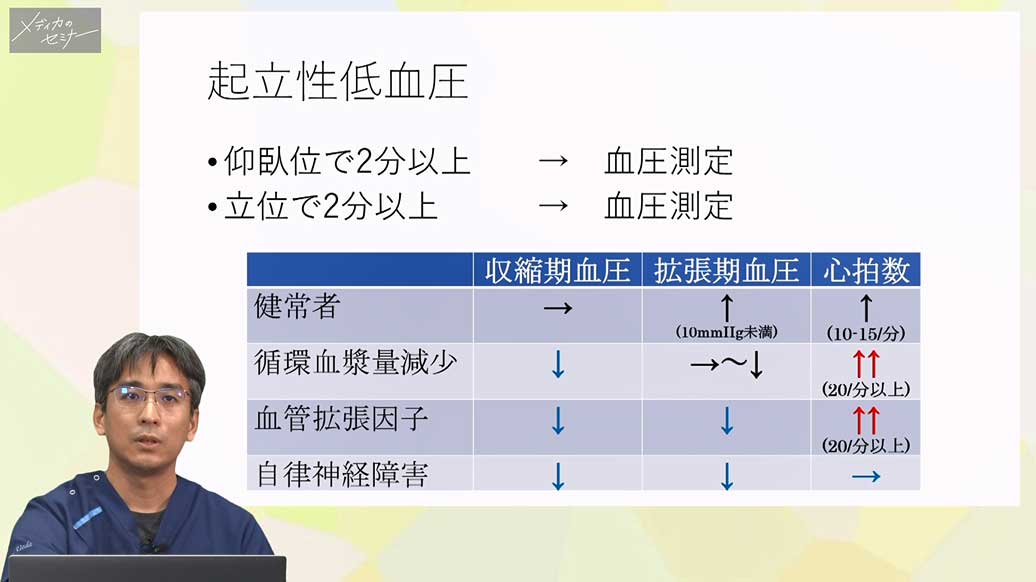
それよりもさらに早く「ショック」を見つけたいときはどうするかというと、立ったときに脈が速くなる、立ったときに血圧が下がるといった起立性変化をみることが大事になります。
それを踏まえて、こちらを見てください。

ショック指数です。ここにある3つのバイタルサインのうち、どれがショックの患者さんか、ということなんですが、1つ目は血圧が120/76mmHg、2つ目は血圧が120/94mmHg、3つ目は90/52mmHgです。
パッと見ると3つ目がいちばん血圧が低いので「ショックかな?」と思うかもしれませんが、答えは2つ目なんですね。
その理由は脈拍を見るとわかります。
1つ目は血圧が120mmHg、心拍数86回/分で脈拍は普通です。
2つ目は血圧が120/94mmHgで心拍数は124回/分なんですね。こういう脈が速いというのは危ないわけです。
3つ目は血圧が90/52mmHg、心拍数は72回/分、これはじつは外来にいた看護師さんのなかでいちばん血圧が低かった方のバイタルです。これは正常ですね。
このように上の血圧と心拍数(脈拍数)を比べるということが大事になってきます。それをショック指数と言います。

具体的に言うと、心拍数÷収縮期血圧=ショック指数で、これが1.0以上がショックの一つの目安になるのですが、もっとわかりやすく言うと「心拍数のほうが大きいか? 収縮期血圧のほうが大きいか?」ということで、収縮期血圧のほうが大きければちょっと安心ですが、心拍数のほうが大きければ、これは慌てなければなりません。
さあ、ではショック指数よりも感度が高い、そんな指標はないのかということですが、「起立性の変化をみる」という指標があります。これはどうやってみるかというお話については、ぜひ動画でご覧ください。

プログラム
その1.急変に早く気づく
・低血圧のない“ショック”を見抜く
・高齢者の頻呼吸は正常?
・発熱患者さんをみたら、確認すべき3つのこと
その2.感染対策・感染予防
・感染予防に意味のあるものは?
・誤嚥性肺炎を予防せよ!
・尿路感染を予防せよ!
その3.熱中症・脱水
・なぜ高齢者は熱中症になりやすい?
・熱中症を予防するには?
・状況に応じた水分補給をしよう
その4.生活指導・栄養指導
・心不全の生活指導
・塩分制限は良いとは限らない?
・栄養指導の方法を症状別に学ぼう
その5.転倒予測・転倒予防
・転倒リスクの評価
・転倒リスクにどう介入する?
・転倒・骨折の予防法
その6.正しく知って予防しよう! 入浴中の突然死
・入浴のリスク
・隠れた入浴中死亡原因は、実は…
・脱衣所にこそ心くばりを
講師・上田剛士先生の本

バイタルサインのみかたとフィジカルアセスメント
AR動画で所見がわかる!
「これはおかしい!」を身体所見から見抜く
「明日から患者さんを看る目が変わるはず!」「基本的なバイタルサインで予測できることがこんなにたくさんあるんだ!」 受講者絶賛のメディカ出版人気セミナーが書籍に。何をなぜ、どのようにみて、どう解釈するのか、具体的な身体診察法が話し言葉ですっと理解できる。
3,080円(税込)
発行:2019年10月
サイズ:A5判 240頁
ISBN-13:978-4-8404-6927-2

