第一線で活躍する医師や看護師、医療従事者などが講師として登場し、わかりやすく解説する「メディカのセミナー」。そのセミナーのプログラムのうちチャプター①をメディカLIBRARYだけで特別配信します。
※上部のサムネイルをクリックして視聴できます。
※視聴にはメディカIDが必要です。メディカIDをお持ちの方はログインしてそのままご視聴ください。
自治医科大学附属さいたま医療センター副センター長/集中治療部教授
<こんな方にオススメです!>
なぜその治療? どのタイミングで何をする?
重症患者の看護にあたって身につけておくべきポイントをお教えします。
呼吸器、ICU・救命・救急、感染管理に携わる方は必聴!
看護観察に必要な検査データの判断についても学べます。
配信|CHAPTER 1:敗血症性ショックの初期蘇生と感染症治療
こんにちは。本日は「敗血症患者の評価と対応」について重要なポイントをお話ししたいと思います。
まず、感染症診療の原則についてです。感染症についてみなさんはどういうイメージを持たれているでしょうか? こちらのスライドを見てください。少し難しい用語が出てきますが、感染症とは、微生物が体内のある部位に侵入して、定着して、増殖した状態でかつ、患者さんが何らかの困った症状が出現した状態と言えます。
それに対して保菌ですが、微生物が体内に寄生している、すなわちいるだけで、患者さんにとっては特に困ったことがない、こういう状態を指します。したがってこれは感染ではありませんので、原則として治療の対象にはなりません。

ICUで遭遇する微生物についてもお話ししておきたいと思いますが、細菌がほとんどと言っていいと思います。時にICUに長期間滞在される患者さんではカンジダをはじめとする真菌、つまりカビが出てくることがあります。
そして近年非常に注目されているウイルスもあります。COVIT-19で重症な肺炎、多臓器不全を来してICUに入室することもあるでしょう。
あと滅多にありませんが、寄生虫というのもあります。
ということで、ICUで遭遇するのはほとんど細菌なんだと思っておいていただければと思います。

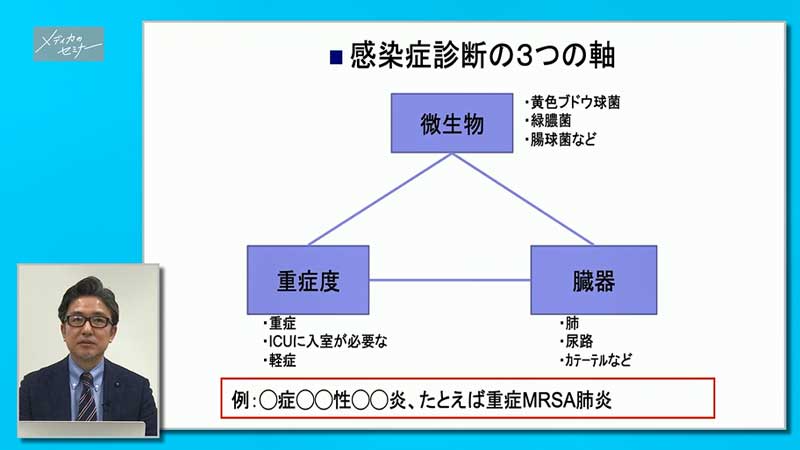
感染症診断には3つの軸があるといわれています。この3つの軸をもとにどういう感染症なのかということを意識して通常の看護にあたると、何がポイントなのか、どういう治療をすればいいのかということがよくわかるようになります。
いちばん上の「微生物」ですが、例えばどういう微生物なのか、黄色ブドウ球菌、緑膿菌、腸球菌などそのほかいろんな細菌があります。
そしてスライドの右下の「臓器」、どこに感染しているのかということです。肺炎であれば肺ですし、尿路感染ということもあります。またカテーテルにバイ菌がついてしまうようなカテーテル感染もあるでしょう。
もう一つ最後に重要なポイントが、どれくらい重症なのかという「重症度」です。外来通院で治るような感染症なのか、それとも入院が必要なのか、ICUへの入室が必要なのか、人工呼吸器などの生命維持装置などによるサポートが必要な状態なのかなど、重症度によって治療が変わることになります。
ですので、スライドの下に書いてあるような「重症のMRSAによる肺炎」というような呼び方をすれば、どういう感染症なのかということがわかります。
もう一つ、治療にあたって知っておくべき基礎知識ですが、これは抗菌薬を処方するドクターがよくわかっておくべきことの一つですので、ナースのみなさんは「こういうことなんだ」くらいで理解していただけるといいと思います。
まず「微生物」の性格です。どこの場所にいるのかですが、例えば肺炎はどこから菌がやってくるのでしょう。やはり上気道、特に鼻腔、咽頭あたりから菌がやってきたり、あるいは胃から逆流してそこから垂れ込んでやってくることあります。いずれにしても、気管を通して落ち込んでいくことによって肺に感染症をつくる場合が多いわけです。ですから、菌がどこにいるのかということが非常に大事です。
そして、どういう菌がどこにいるかはほぼわかっています。例えば肺炎球菌は肺炎でいちばん代表的な細菌ですが、鼻腔や咽頭にいます。ですから、同じように中耳炎を起こしたり、あるいは脳に侵入して髄膜炎を起こしたりします。こうして普段から近いところにいる菌が、その近くの感染症を起こしやすいということがわかっています。
またバイ菌自体には、強い・弱いというものがあります。つまり感染力のことですが、侵襲性と言ってもいいと思います。組織をどんどん破壊するような強力な菌なのか、それとも弱い炎症を起こすような菌なのか、といったバイ菌の性格があります。
そしてもう一つ、感染予防という観点からすると、例えば水回り、台所のシンクや病棟の水道あたりにも菌がいますが、菌がどこに存在するかということも感染予防にとっては重要なことです。
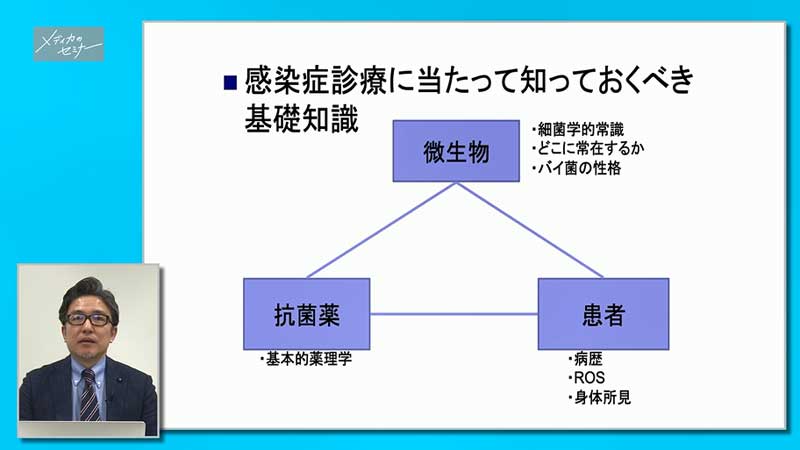
次にスライドの右下にある「患者」ですが、患者さんの病歴、それによりどこの感染症なのかということがわかります。
そして身体所見です。これはまた後でお話しますが、局所の身体所見と全身の身体所見、これをよく見ないといけません。スライドの左側に書かれている「抗菌薬」の使用法を決める大きな因子になります。例えば、腎機能の良し悪しで抗菌薬の使用量は変わります。ですので患者さんのことはよく知っておく必要があります。
そして最後に「抗菌薬」ですが、どのような使い方をすると抗菌薬がいちばん効果を発揮するかということもわかっています。例えば、一定程度の血中濃度が維持できるような使い方をする、つまり比較的ゆっくり、1日4回など頻回に投与する。ペニシリンなどもそういう薬ですが、そうすることによって、一定以上の血中濃度を得ることが患者さんにとっていちばん効果が高いのだという抗菌薬や、その一方で1回あたりの投与量がドンと大きくて、血中濃度がガンと上がるほうが効果が高くて、さらに24時間、十分に時間を置いた後で再度ドンと投与すると効果が高い、そして副作用が少ないというような抗菌薬もわかっています。
ですので、抗菌薬の基本的な性格も、抗菌薬の使い方、感染症治療に影響を与えます。
では、続いて感染症の兆候にはどのようなものがあるのかお話ししていきたいと思いますが、続きはぜひひログインして動画でご視聴ください。


プログラム
1.敗血症性ショックの初期蘇生と感染症治療
・感染症とは?
・敗血症患者の全身徴候
・感染症治療の5つの原則
・看護師が敗血症に気づくには
・敗血症の診断基準:SOFA・qSOFAとは?
・感染症治療はスピード命:看護師の役割は?
2.循環の評価と輸液の仕方
・現場で役立つ循環生理
・酸素供給量を決める3つの因子
・酸素需給バランスはどう評価する?
・心拍出量を決める5つの因子
・輸液すべき? 絞るべき? 何をみて判断する?
・輸液反応性とは? 輸液後の評価が大切
3.シンプルに理解する循環作動薬
・交感神経系を理解する
・強心薬の性格と使い方
・昇圧剤の性格と使い方
・降圧剤もシンプルに理解しよう
・よくみる不整脈への対処
4.人工呼吸開始と患者評価
・ARDS(急性呼吸窮迫症候群)とは?
・人工呼吸器は必要悪! 人工呼吸器関連肺損傷とは?
・肺保護換気の基本
・換気モードの理解と吸気時間

