
第一線で活躍する医師や看護師、医療従事者などが講師として登場し、わかりやすく解説する「メディカのセミナー」。そのセミナーのプログラムのうちチャプターの1つをメディカLIBRARYだけで特別配信します。
※上部のサムネイルをクリックして視聴できます。
※視聴にはメディカIDが必要です。メディカIDをお持ちの方はログインしてそのままご視聴ください。
講師
上村恵一
国家公務員共済組合連合会 斗南病院 精神科 科長 兼 診療サポート室 室長
<セミナーはこんな内容>
■「からだにやさしいがん治療」を掲げ、がん患者さんのQOLにこだわる斗南病院の精神科医として、多くのがん患者さんと向き合ってきた上村恵一先生が講師として登場。
■患者さんや家族のつらさに接する場面が多い、がん看護に携わるナースのためのこころの緩和ケアを、エビデンスを織り交ぜながら解説します。
■身寄りのない高齢がん患者さんへの意思決定支援での病棟カンファレンスの進め方、遺族ケアでのNGワードなど、困難事例での具体的なアドバイスが盛りだくさん。
■また、もうひとつの主要テーマが、ストレスの多いがん看護に携わるナースのためのストレスマネジメント対策です。投げやり上司・逆ハラスメント部下・攻撃的な患者や家族への対策など、こちらも具体的なアドバイスが盛りだくさん。
■本セミナーをきっかけに、患者さん・家族に対して、自分自身に対して、「こころの緩和ケア」をはじめましょう。ぜひ、ご視聴ください。
配信|CHAPTER 4:治療期におけるこころのケア-せん妄を見逃さないためのコツ-
ここまで診断時の患者さんの意思決定支援についてお話ししてきましたが、ここからは治療期において重要なこころのケア、特に大切な「せん妄」という概念についてお話ししたいと思います。
なぜ治療期においてせん妄を取り上げたかと言いますと、看護師さんにとってせん妄をアセスメントできるかどうかは、意思決定支援や療養場所の選択、患者さんとのコミュニケーションにおいて非常に重要な役割を果たします。特に低活動型せん妄というのを見逃したまま会話を進めてしまいますと、なんか話が合わないとか、辻褄が合わないといったことで、誤解を招いていることがあります。

現在、せん妄というのは予防する病態といわれています。20年くらい前だと、せん妄を予防しなければならないということは強くはいわれていませんでした。しかし、せん妄はいったん発症するとその後の認知症の発症率が2倍になります。
また見逃して放置すると認知機能がどんどん下がってしまいます。認知機能が下がってしまうというのは、せん妄の最中だけでなく、せん妄が回復した後も認知機能がどんどん下がるという意味です。
さらに、せん妄を発症すると院内で死亡する確率が3倍近いということも報告されていて、せん妄は一度たりとも起こさないほうがいいとされています。

では「見逃し」の問題について触れたいと思います。私は次のスライドの症例のようなタイプのせん妄がものすごく多く見逃されていると思ってます。
この方はもう何年も前にある地方から紹介されてきた肺がんの60代の女性ですが、肺がんの治療中に脳転移の治療をしています。その後は外来で順調に経過中、うつ病で治療されていたご主人が自殺して亡くなるというたいへん不幸な出来事がありまして、その翌週から食事が摂れなくなり、会話も通じなくなったといった理由で近所のクリニックでカウンセリングを受けたものの良くならないということで札幌にある私の病院に来られました。なぜ来られたかというと、肺がんの治療とうつの治療をいっしょにしてくださいという理由での紹介でした。
このような症例は、せん妄を非常に強く疑います。この患者さんの問診をすると、ご主人がなくなったエピソードよりも前から神経症状があったわけですね。そして症状が良い日と悪い日があるというせん妄の特徴があります。
この患者さんは初診の際に急いで脳のMRIを撮って、入院していただいて髄液検査で髄膜炎の所見があったので、がん性髄膜炎と診断されました。

患者さんは、EGFR遺伝子の変異が陽性の肺がんだったので、EGFRの阻害薬を飲んで、じつは元気に退院されたのですが、こういった見逃されるせん妄というのはほとんど場合、低活動型のせん妄です。
低活動型のせん妄を見逃すということは、非常に問題が大きいです。なぜなら、過活動型といわれる一般的なせん妄に比べて、低活動型せん妄というのは身体的な重症度が非常に高いとされているからです。ですので、せん妄としてコンサルトを非常に受けにくのです。
がん性髄膜炎の場合は「うつ病」と診断されてしまって、低活動型せん妄と判断されにくいということがあります。

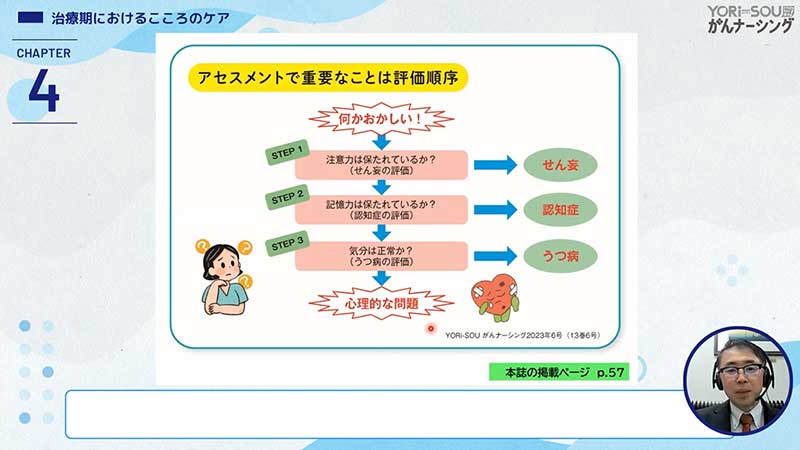
それを防ぐのに重要なポイントというのは、せん妄を判断するだけではなく、何か精神症状があったときに、まずせん妄の除外から始めるということです。
アセスメントとしては、まずせん妄を除外する。そして認知機能を評価する。最後に気分の問題を評価する。このいずれでもなかったときに心理的な問題と判断するというこの順番が非常に重要です。
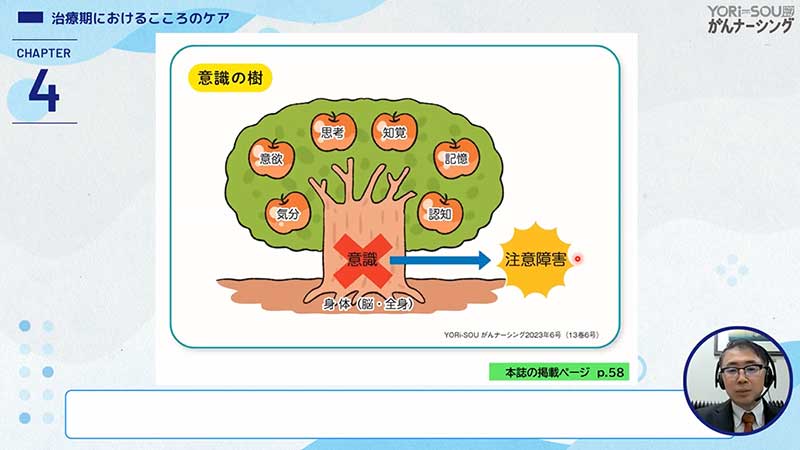
アセスメントの順番がなぜ重要かというと、人間の脳の機能というのはスライドのように意識という太い幹の上にいろんな脳の機能がぶら下がっています。せん妄というのは意識障害とされていて、この意識の幹がヒビが入ったり折れている状態でして、その場合、すべての脳機能が障害されているのですね。
ですから、もの忘れもありますし、記憶障害もありますし、気分の低下もあります。あるいは意欲の亢進であったり低下ということがあったりもします。
ということで、せん妄を見つけるためには、せん妄に特異的で唯一とされている「注意障害」を先に見つけなければ、せん妄を除外することができないとされています。
何かおかしい、何かうつ病としては典型的ではない、というふうに思った場合は、注意障害ではないのか、つまり低活動型せん妄が隠れていないか意識する必要があります。
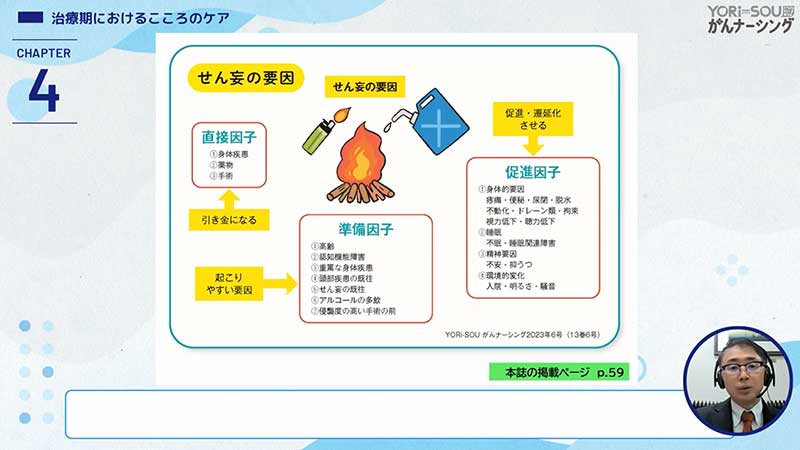
いったんせん妄という診断に至った場合は、次のスライドのように、せん妄の引き金になっている直接因子を見つけ、スライドではせん妄を焚火に例えていますが、火をつけてしまった元を断つという手段を取る必要があります。
スライドのイラストには火に注いでいる油がありますが、これは促進因子といってせん妄を長引かせる要因です。ですので実際、この促進因子の除去が看護ケアにおいて非常に重要となりますし、このせん妄という焚火を燃えやすくしている準備因子がありまして、これらをスクリーニングしましょうということがいろんな病院で行われています。
せん妄予防の取り組みというのは、次のスライドのようにせん妄ハイリスク患者ケア加算といって診療報酬で評価されています。

次のスライドは当院で使用しているチェックリストですが、左側は厚生労働省の所定の様式です。7つのハイリスク項目をスクリーニングして、それに対応するハイリスク要因に応じた看護計画を立てて、入院してきた患者さんにはせん妄のスクリーニングを行います。私たちの病院では隔日、奇数日にCAMというスクリーニングツールを使って看護師さんたちに行ってもらっています。

それでは、せん妄の発症は本当に予防できるのかと言いますと、これはかなり明確なエビデンスがありまして、多職種による複合的な介入を行うと、せん妄の発症率は約半分に、転倒・転落も約3分の1になります。
そこでできることとしては、脱水であったり、感染であったりをきちんと早期から対処することや、ハイリスクの薬剤が持ち込まれたときにきちんと調整するといったことが、せん妄の発症予防には重要です。
また早期のリハビリテーション、痛みの緩和を行っていくことが非常に重要とされています。

次のスライドのせん妄の予防的介入はイギリスのガイドラインから抜粋していますが、適切な照明、時計やカレンダーの設置、運動を行うこと、そして痛みのケアを行ったり、視覚・聴覚が保たれているような関わりかたをするといったことも重要な要素とされています。
ここまでは治療期に重要なせん妄についてお話してきましたが、終末期にも非常に重要な点がありまして、次のチャプターはそのお話をさせていただきたいと思います。

上村先生の優しい説明でさらに理解が深まり、知識が定着しますので、ぜひログインして動画でもご覧ください。また、ご購入いただくとすべてのプログラムがご覧いただけますのでぜひご検討ください。


プログラム
1.がん患者のこころのケア-サイコオンコロジーの必要性-
2.診断期におけるこころのケア-すべてのがん患者さんの決められるを支えるコツ-
3.治療期におけるこころのケア-せん妄を見逃さないためのコツ-
4.終末期におけるこころのケア-遺族を支えるためのコツ-
5.世代間コミュニケーションのコツ
6.ネガティブ・ケイパビリティ-性急に正解を求めないケアの重要性-
7.質疑応答
本セミナーと連動している専門誌の紹介

ナースのためのストレスマネジメント対策も伝授!
告知→終末期まで精神的な悩みに答える
これが知りたかった!こころの緩和ケア
■Part 1 はじめよう!こころをみる緩和ケア
がん患者とこころのケア
■Part 2 エキスパートの極意を伝授!悩める事例13①
●診断期のこころの緩和ケア
●悩み1 健康診断を発端にがんが発覚。告知の際に同席することに……。事前にすることはある?面談時は何をすればよい?
●悩み2 がんの再発が発覚し、検査入院中の患者。本人への接しかたで気を付けることって?
●悩み3 がんの再発が発覚し、検査入院中の患者。今の段階から家族とどうやってコミュニケーションをとったらよい?
●悩み4 10~20歳代(学生含む)の患者に対しての治療の意思決定支援。どうすすめたらよい?
●悩み5 30~40歳代(就労・子育て)の患者に対しての治療の意思決定支援。どうすすめたらよい?
●悩み6 認知症の高齢がん患者に対しての治療の意思決定支援。どうすすめたらよい?
●悩み7 発達障害が疑われる患者への意思決定支援。どうすすめたらよい?
■Part 2 エキスパートの極意を伝授!悩める事例13②
●治療期のこころの緩和ケア
●悩み8 不安・抑うつがみられる患者への症状マネジメント。どうしたらよい?
●悩み9 不眠がみられる患者への症状マネジメント。どうしたらよい?
●悩み10 せん妄がみられる患者への症状マネジメント。どうしたらよい?
■Part 2 エキスパートの極意を伝授!悩める事例13③
●終末期のこころの緩和ケア
●悩み11 高齢がん患者(独居、家族なし)に対しての治療中止時の意思決定支援。どうすすめたらよい?
●悩み12 患者に向き合うには経験が少ないと感じる。どうすすめたらよいか分からない。
●悩み13 鎮静導入のタイミングが難しい……。どう考えたらよい?
■Part 3 ナースのためのストレスマネジメント対策①
若者世代・管理職 世代別コミュニケーション作法
■Part 4 ナースのためのストレスマネジメント対策②
がん看護に生かせるネガティブ・ケイパビリティのすすめ
▼詳しくはこちらから

