この記事は藤田烈先生(国際医療福祉大学未来研究支援センター)を講師にお迎えしたWEB講義『臨床現場での感染対策』の受講者限定で行われたWEB配信(2021年6月19日)をまとめたものです。COVID-19の最新情報と一般的な感染対策の考え方、そして、いま大きな関心事であるワクチンについてお話しいただきました。
シリーズをすべて読む
COVID-19伝播予防を難しくする要因
COVID-19の情報はもうお腹いっぱいかもしれませんが、今回は報道で紹介されるような話から、ちょっと違った視点も含めてお話ししたいと思います。
1年以上に渡って世界中が振り回されているこのCOVID-19ですが、伝播予防が非常に難しく、人を困らせるために絶妙に進化したウイルスというのが我々のイメージなのですが、大きな特徴が3つあります。
・潜伏期間が長い
まず1つは、潜伏期間が長いということです。感染してただちに発症する感染症であれば、発症した人をすぐに見つけて隔離していくことで抑えが効くのですが、このウイルスは潜伏期間が長く、しかも発症前、症状が出る前からウイルスを出しているので、感染者を見つけ出して隔離する、抑え込むというのが非常に難しいという特徴があります。
・排出期間が長い
かつ潜伏期間が長いだけではなく、一度感染してからウイルスの排出期間も非常に長い。長い期間、感染伝播能力を維持するウイルスなのです。
・感染力と重症度が相関しない
インフルエンザや2003年の初代SARSは、重症な人がスーパースプレッダーとして多くの人に感染させていくので、重症な人を抑え込むことである程度は伝播予防、拡大予防ができたのですが、COVIT-19の嫌な特徴として感染力と重症度が相関しないのです。症状がない人や軽症者からも感染が拡大するのです。具体的なエビデンスは後で順番にお話ししていきます。
この3つの特徴が、我々感染対策に従事する人間を非常に悩ませています。
無症状感染者からの伝播リスク
無症状の人からも感染するというお話をしましたが、アメリカ疾病予防管理センター(CDC)からの最近の報告によると、無症状感染者からの伝播が伝播全体の半分を占めるっていう恐ろしい研究結果が出ました。
ですから、感染とわかった人や症状がある人だけをスクリーニングしても、無症状の人が半分以上伝播させているので半分以下しか抑えられないという、非常に厳しい予測モデルでした。完全に広がりきってしまったアメリカでの失敗談なので、日本ではもう少しうまくいっているのかもしれません。日本は先進諸国のなかでは圧倒的に感染者が少ないですので。
ただ西欧諸国の考え方としては、イギリスもアメリカももう相当な数が広がっていますので、発症者だけを対象とする感染対策ではとてもCOVIT-19には抵抗できないということで、とにかくワクチンしかないという段階に入っていきました。
スライド①
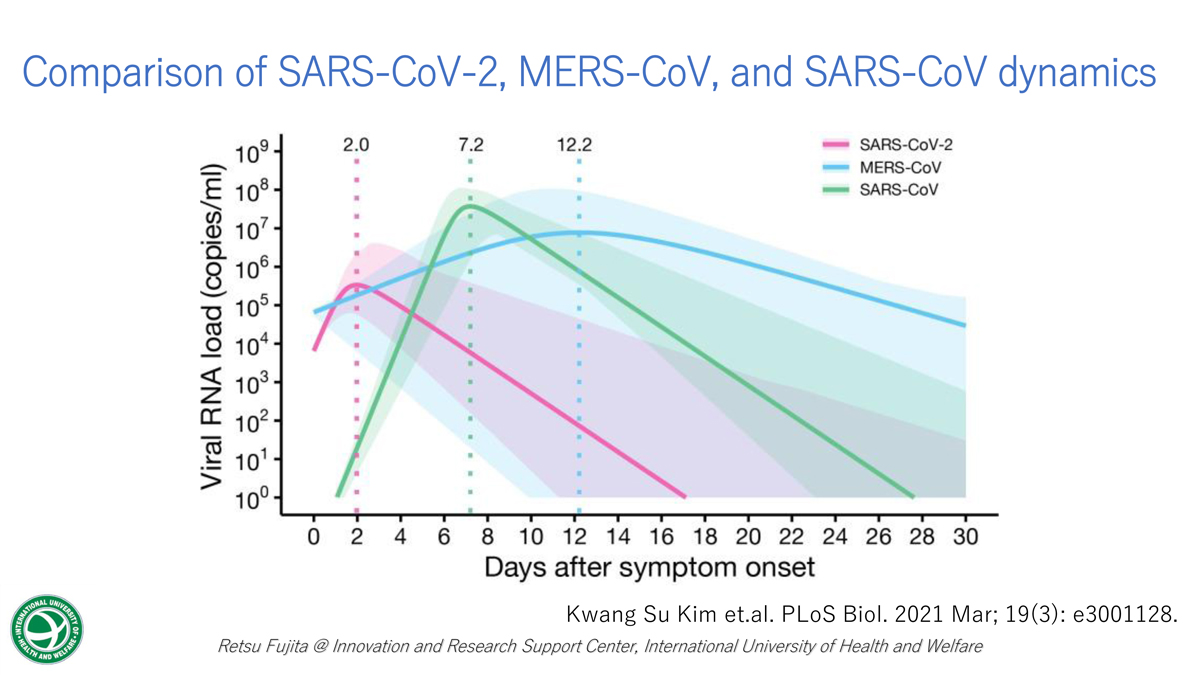
スライド①は、COVIT-19感染者がどのタイミングからウイルスを排出するかを示すものです。発症していない感染者を事前に確認することができないので、実際には発症当日以降しかデータは得られないのですが、発症当日の時点ですでにピークに近いくらいのウイルス排出量があります。このことを考えると、おそらく前日、前々日からけっこうな量が出ているだろうと考えられますので、発症の時点でも感染力が高いことがわかっています。
そのため、無症状者や発症前の方など、潜伏期間といわれるような状況からすでに感染源になり得るというのがCOVIT-19の難しいところです。
PCR検査結果が陰転化するまでにかかる日数
それから、日本の医療者を非常に悩ませてきたのが、感染者からいつまでウイルスが排出されるのかという問題です。感染してから何日ぐらいウイルスは出続けるのかということを毎日PCR検査をして丁寧に確認していくと、診断されてから陰性になるまでの期間の中央値は、症状がない人で17日間、症状がある人で19.5日です。中央値ということは真ん中ですから、長い人はさらに長いわけです。つまり、人によっては20日間や30日間ぐらいPCR陽性が続く人もけっこういるということです。
感染者から非常に長い期間ウイルスが排出されるということも、流行初期の感染対策を非常に難しくした要因の一つでした。いつまで感染者を隔離すればよいかということがわからなかったので、難しい病床管理を強いられてきました。ただその後、臨床データが集まってきて、ウイルスの排出をPCR検査で追っていくと20日間くらい続くということになるのですが、実際には10日を超えると排出されるウイルスが相当少なくなることがわかってきました。
先ほどのスライド①に戻りますが、ピンクのラインを見ていただくと発症から10日を超えると103を切ってきます。このあたりから現実的な感染力は無くなるだろうと言われています。そのため、いまでは日本だけではなく諸外国も同じく、発症または診断から10日以降であれば、PCR検査をすれば陽性は出ますが隔離は必要ないと判断されているという状況があります。
感染予防対策の基本
COVIT-19は、我々がいままで一般的に行ってきた感染対策の隙を突いてくるようなウイルスという印象ですが、とは言え、予防の基本的な考え方は変わりありません。
感染予防対策というのは大きく3つに整理できます。まず、成立の3条件というものがあり、感染症が発生するためにはこの3条件が揃う必要があります。感染源、宿主、そして感染経路です。
まず感染源ですが、日本にまだ感染者が少なかったころ、昨年2月のクルーズ船のあたりまでは日本に上陸させないという水際対策に一生懸命に取り組んでいました。これは、感染源の除去を目的とする対策と説明できますが、いまはもうすでに国内にそれなりの数が入ってきてしまっていますから、もう現実的ではありません。
次に宿主ですが、これは感染する人のことです。宿主の抵抗力を高めることができれば感染は減らせます。これはまさにワクチンの話です。ワクチンの有効性、いまの開発状況についてはこの後に紹介したいと思います。
そして3つ目の感染経路。ワクチンが有効だとしても、日本全国に行き渡るには相当時間がかかりますので、ワクチンが行き渡るまでのあいだ、感染対策として取り得る選択肢は、消去法になってしまいますが感染経路の遮断しかないわけです。
まず新型コロナウイルスワクチンの開発状況ですが、昨年3月以降、人類の英知を結集して、世界中の研究開発期間が全力投球で開発に取り組んでいます。
日本ですでに薬事承認され接種が始まっているものとしては、米国のファイザーとビオンテックが共同開発した、いわゆるファイザーワクチンといわれるものですね。それともう1つがモデルナ。
日本ではまだ接種は開始されていませんが承認はすでに通っている(2021年6月18日現在)、アストラゼネカのワクチンがあります。そのほかにも、日本にはいまのところ入ってきていませんが、中国やロシアでも開発されており、アメリカでもさらに追加でジョンソン・エンド・ジョンソンのワクチンなども開発されています。
日本はアンジェスがフェーズ3、臨床治験の最終段階に入っていますが、諸外国のなかでは少し開発が遅れていることは否めないというのが事実かと思います。
6月18日時点で確認したところ、WHOが把握しているワクチンの候補は96種類。その他に184種類が人を対象にした研究の前の段階ですので、これからもいろんなワクチンがアップデートされていくと思います。
次回#002へ続く(2021年7月21日配信)
シリーズをすべて読む
国際医療福祉大学 未来研究支援センター 管理課長/准教授
赤坂心理・医療福祉マネジメント学部医療マネジメント学科 准教授
国際医療福祉大学 研究管理室 室長
国立病院機構名古屋医療センター、東京大学医学部附属病院臨床研究支援センター、帝京大学医学部臨床研究医学講座講師/臨床研究センター講師、国際医療福祉大学未来研究支援センター講師を経て現職。


