2025 年6月に第15代日本看護協会会長に就任した秋山智弥氏は、「看護の将来ビジョン2040」を「絵に描いた餅」にしないための実装に取り組んでいます。
2040年問題が看護に与える影響や、地域完結型医療の進展に伴う看護職の役割、教育改革の必要性など、看護の未来を見据えた展望と課題についてお話を伺いました。
■「看護の将来ビジョン2040」を実装へ
―会長就任後、最初に強く意識したこと、そして「看護の将来ビジョン2040」(図1)を実装へつなげる上での手応えを教えてください。
会長に就任して間もなく、総会の翌日に「看護の将来ビジョン2040」について講演する機会があり、それが会長としての最初の仕事にもなりました。冒頭の挨拶でも申し上げましたが、会員が約73 万人、公益社団法人として看護職全体にも関わることですから、「大変な重責を担った」という思いがまず強いですね。
その一方で、臨床、教育研究など、これまでいろいろな場で経験してきた中で「こうあるべし」と思ってきたことを実現するところに少し近づいた、そんな気持ちもあります。ですので、重い責任と同時に、ワクワクする気持ちもある。その両方ですね。特に「看護の将来ビジョン2040」が示された今、ビジョンで描かれたものを実現につなげるために、戦略を事業として具体化し、着実に進めていくことが重要だと考えています。

図1 看護の将来ビジョン2040(文献1より転載)
―ビジョン2040の実現に向けて看護協会としてはどのようなアクションを起こしていますか。
ビジョン2040 を看護協会の重点政策に反映していきます。重点政策は3 年ごとに見直すかたちで、同じ柱を3 年間続け、次の3 年で変えていく仕組みです。2025 年度の重点政策は、前期3 カ年の枠組みを踏まえつつ、一部を更新しながら運用している段階です。ただ、2026 年度はまさにビジョンに基づいたかたちで、重点政策を立案する作業を詰めているところです。2026 年の総会で示す重点政策も、ビジョンの方向性を踏まえたかたちにしていきます。
■地域完結型医療が進むほど看護の自律性が問われる
―ビジョン2040 策定の背景には、いわゆる「2040 年問題」があると思います。2040 年問題は看護職にどのような影響を及ぼすでしょうか。
2025 年に向かって進んできた「病院完結型医療から地域完結型医療へ」という大きな転換が、2040 年に向かってさらに進んでいきます。療養の場が広がるのに伴い、看護職の活躍の場も広がってきました。
その中で、病院内で行ってきた看護を、より多様な場で展開していくことになります。すると各療養の場で条件が変わりますから、「その場で最適な看護を提供する」ために、看護職一人ひとりが自分の頭で考え、行動する力、すなわち
自律性
が、これまで以上に求められてくると思います。自律性が求められるということは、専門性も高めないといけませんし、入り口である看護師免許取得までのプロセス、つまり基礎教育も変わっていく必要があります。取得後の継続教育も、専門職としての看護職が自律的に能力を形成し、各療養の場で必要なことを創り出していくように組み立て直していく必要があると思います。まさに転換点です。
■教育の起点を変える―「暮らし」から学ぶ
―看護教育も大きく転換する必要があるということですね。
これまでのように「病院から入って、最後に統合して地域へ」という順番ではなく、ガラッと入れ替える必要があると思っています。まず「暮らし・生活を知る」ことをベースに置くべきです。部分を積み上げて統合するのではなく、事象そのもの、全体そのものを最初に見ていく訓練をしていかないと、完成しにくい。
私は以前、大学新設のカリキュラムづくりに関わったことがありますが、すべてを新しいカリキュラムに大胆に入れ替えるのは難しかった。ただ、1年次から地域看護をカリキュラムに入れることができました。それはとてもよかったと思っています。病院看護から入ると、退院後の生活や、入院前の生活がピンと来ません。施設の中で看護を提供し続けていると、生活者としての顔が見えないままケアする危うさが出てきます。在宅へ療養の場を移していくなら、生活の場と治療の場、その往復をつなぐ視点が不可欠です。
2040年に向けて在宅療養ニーズが全国的に増えていくことが予想されています。それに向けて、医療の現場も大きく変わりつつあります。基礎教育の卒前教育においても、実習中心の教育に変えていかないと、卒業時点で実践に追いつきにくいという課題があると思います。
■機能分化が進むほど「つなぐ力」が価値になる
―国は病院機能の分化を進めてきました。協会としてこの流れをどうとらえますか。
理想としては、患者さんの立場に立てば、機能分化はしないで転院なしに一つの病院でみてもらえるほうが安心です。ですが、すべてを抱え込めば非効率になり、医療費が上がり、負担は国民に返ってきます。
社会保障制度の行くべき道として、効率化や機能分化が避けられないなら、その流れの中で私たちが最大限、何ができるかを考えないといけません。同時に、機能分化が進めば進むほど、「施設の垣根を越える」ことが求められるわけで、その鍵を握るのが看護職だと思っています。地域完結型医療になれば、ネットワークの中で地域全体を俯瞰しながら、連携して患者さんにとっての最適を提供できます。看護職にとっては自律性や専門性を高めるチャンスでもあります。
―「施設の垣根を越える」とは、どのような現場を指しているのでしょうか。
まずは、機能分化が招く病院の間で生じている垣根です。2025年までの10 年間で病院の機能分化が加速しました。そこで起こったのは、患者情報の連携不足です。高度急性期や一般急性期の中だけで患者さんをみていると、回復期・療養・在宅医療が求めていることに考えが及びません。すなわち、どんな情報を次のケア提供者に送ればいいのかのイメージができません。
―病院間だけではなく、介護施設や事業所などとの連携にも垣根がありそうですが、その垣根を乗り越える鍵を看護職が握っているわけですね。
まさにそうです。介護職との協働の場である介護施設や看多機(看護小規模多機能型居宅介護)は、看護師が専門性を発揮できる領域です。私も介護老人保健施設で勤務したことがありますが、病院のような働き方は到底できない。介護職と看護職の関係性の中で、働き方を調整しながらチームを組み、利用者さんにとっての最善を見つけていきます。病院の中は医師や他の医療職、加えて看護の仲間も多く相談も容易です。しかし、介護施設や在宅へ行けば行くほど、頼れる相手が少なくなる。だからこそ、自分で見て聞いて判断して決断する必要があり、責任は重いですが、やりがいも大きいと思います。
■医療・介護連携は「平時」が勝負 現場で広がる看護の裁量
―介護保険施設で医療・介護連携が義務化されるなど、医療と介護の連携は時代の要求でもあります。
連携は急にできるものではありません。看護職は、平時から介護施設の中で顔の見える関係をつくり、医療機関と連携しておくことが重要です。ナースプラクティショナー(診療の一部を担う看護師)はまだ制度化されていませんが、より高度なスキルを持った看護職の活躍の場として、介護施設は実力が発揮できる場だと思います。そうした看護職が定期的に医療機関を訪問して関係性を築けば、いざというときにすぐ相談できます。「救急搬送が必要か」「施設内で対応できるか」の判断が早くなり、無駄な搬送が減っていく可能性があります。理想は介護施設に常時そうした看護職が管理者としていることですが、今後は複数施設を「掛け持ち」で支えるような仕組みが増えていくことも一つの方向性だと考えています。
■他職種との連携で必要なのは相互のリスペクト
―他職種との連携において、たとえば、医師との関係にも、介護職との関係にも、ヒエラルキー的な空気がいまだに残っている場面があると感じることがあります。この点はいかがですか。
その発想でやると、うまくいかないと思います。医師と看護師は専門性が違う。ゴールは同じで、アプローチが違うということです。診療の補助には「指示-被指示」の関係が制度上ありますが、看護職には業務基準があります。医師の指示があっても、納得できなければ疑義照会しなければならない。指示されたことが「患者さんにとって何のためか」を理解し、それが倫理的に妥当か判断するところに専門性があります。これは介護職との関係でも同じです。介護職の専門性を看護職がリスペクトしないと、うまくいきません。介護職が生活の中で見ている問題を十分に聞き出し、医学的視点も踏まえてどうするかを一緒に考える。ヒエラルキーの中で仕事をするのではない、という理解が必要です。
■人材不足とDX―省力化だけでは終わらせない
―外来は多くの地域で減少局面、入院は都市部では増えるが過疎地では減少、在宅は多くの地域で増え2040 年以降にピーク、という見立て2)3)があります。こうした変化の中で、看護職はどう考えるべきでしょうか。
要介護認定率が高まる85 歳以上人口の増加が大きな原因です。重度要介護者は医療ニーズが高く、しかも外来への通院が難しいという現状があります。また、働く高齢者も増えてきます。病気を抱えながら仕事も続け、暮らしの場で治療と両立することが普通になってくれば、在宅での医療ニーズは増加していきます。在宅医療のニーズが2040 年以降にピークを迎えるという見立ては、その通りだと思いますし、そのニーズに応えられる看護職が求められます。
一方で、急性期病院は高度急性期へ集約化され、短期で治療して早く帰る方向が進むでしょう。いわゆる「選択と集中」ですね。そうした中で、包括的な指示のもとで看護職が活躍する領域は増えますし、高い看護配置が必要になる局面もある。看護職の需要は、今後も高い水準で推移すると見込まれます。
―高い看護配置が必要となる一方で、2040 年問題の核心は「人材不足」ともいわれます。
生産年齢人口が減り、全産業で人材の取り合いになる。処遇などの面で魅力がなければ、看護分野への進学者も就職者も減る。ここは何とかしないといけません。ただ、いくら何とかしようとしても、看護職の確保が難しくなる地域や領域は、今後さらに広がると考えています。訪問看護をはじめとする在宅医療ニーズは増えますから、「余ってくる」ということは決してない。だからこそ重要なのは、免許を持った人たちが「やめずに働き続ける」ことです。潜在化させない対策が最も重要だと思います。プラチナナース(定年退職前後の看護職)も含めて、免許を持った看護師が働き続けられる環境づくり、これが必要です。
―DX(デジタル革新)の進展は、人材不足を補う有力な手段の一つと言われます。看護職の働き方にどのように影響を与えるのでしょうか。
医療現場にAI やICT が普及することで、削れる業務も増えていきます。中でもAI は、情報整理やリスクの見落としを減らすなど、臨床判断を支える領域
で力を発揮する可能性があります。「ここまでは様子見」「ここは早く対処」といった判断をAI のサポートを得ながら、看護職が裁量で判断できる範囲が広が
れば、働き方は随分変わってくると思います。
このように、DX は、データとデジタル技術を活用して、単に生産性の向上だけではなく、看護職としての価値の出し方、さらには組織のあり方までを変えて
いくものです。
■技術革新は看護の「見立て」と「選択肢」を広げる
―看護職としての価値の出し方を変えるとは興味深いお話です。
例えば、技術革新により、ハンディエコーのような小型機器が登場し、非侵襲的に全身状態を評価しやすくなる場面が増えています。これは看護師にとって大きな武器になります。嚥下を含め、これまで評価が難しかった領域で、器具やデータを活用して簡便に見立てができるようになれば、選べる手立てが増え、「本人が食べたいものを、できるだけ長く食べられるようにする」援助が、より安全に、より確かに行える可能性が広がります。それは尊厳を守ることであり、誤嚥を予防して命を守ることであり、住み慣れた場所で生活していくことを支えることでもあります。
暮らしの場は自己実現の場です。施設の中は制約が多く、自己実現とは逆の環境になりやすい。自己実現できる場にあるからこそ、人間の力、生命力が発揮される。ナイチンゲールが言うように、その人の持てる力が最大限発揮されるよう環境を整えることは、「本人が生活したい場へ帰していく」こととつながります。
■看護は「統合」と「最後の砦」を担う
―嚥下の話が出ました。嚥下は医師、歯科医師、ST、PT、管理栄養士など多職種が関わります。その中で看護師はどんな力を発揮できますか。
各職種はそれぞれの専門性から一面的な提案をしてくれます。ただ、それが「すべて」ではない。食べること一つとっても、何を食べるか、調理方法、盛り付け、誰と食べるか――多くの要素が絡み合っています。これを統合して「この人にとって食べるとは何か」を考えられるのは看護職だと思います。もし嚥下検査の結果だけがすべてになってしまうと、「まだ生きられるのに、食べることを諦める」といったことにもなりかねない。諦めずに済む「最後の砦」は看護職だと思っています。多職種の知恵を借りながら、こうすれば飲み込める、こうすれば安全にできる、という道をつくり、それを評価していく。成功体験が積み重なれば、チーム医療はもっとよくなるはずです。
―多職種協働の中で看護職の役割は重要ですね。
職種ごとに境界線を引いていくと、どこにも属さない仕事が出てきます。いわばケアの落とし穴、割れ目が生まれます。「それは私の仕事じゃない」が続くと、不利益を被るのは患者さん・利用者さんです。看護職は、スポットで関わるだけではなく、連続的にモニタリングする仕事の特性があるので、割れ目に気づきやすい。そして、見つけては埋めていく。そこが看護の大きな役割だと思っています。担い手が増えるほど、穴がないかを見ながら患者さんを擁護していく必要があります。
―多職種協働では、DXの積極活用が考えられます。
新しい技術で応用できるところはどんどん応用していく。それは一つです。もう一つは、療養の場を移っていくときに「正確な情報を共有する」ことです。医療機関、介護施設ごとに情報システムや用語がバラバラで、施設を移るたびに「翻訳して書き直す」ようなことが起きると、不確かな情報共有になってしまう。だから、用語や電子カルテの標準化が進み、患者さんの情報や継続的な看護計画を「バトン」としてつないでいけるかたちが必要だと思います。
一方で、事業所を越えて情報共有しようとすればするほど、機微な個人情報をどう守るかという倫理的課題も大きくなる。DX を活用する中での倫理的配慮も、看護職がしっかり担っていくべきところだと思います。
■自己実現を軸に回す発想へ
―多職種連携の難しさには、視座の違い、優先順位の違いがあるとも感じます。
その通りだと思います。病院中心の看護教育では、マズローのニーズ論を「下から順に満たす」と学びがちです。ですが地域における看護実践では、自己実現が中心にないといけない。介護・福祉の職種は「その人がどうありたいか」から入ってきます。だから衝突が起きる。何を優先するかの違いがコンフリクト(葛藤)の原因になります。
私は、マズローは静的なピラミッドではなく、三角形をひっくり返して立体の「駒」にしたイメージが理解しやすいと思っています。自己実現欲求という軸のもとに、生理的ニーズ(欲求)が回っていく。安定して回るために、安全欲求、所属(社会的欲求)、自尊(承認欲求)が下支えとして必要になる。そんなモデルです(図2)。私論ではありますが、どんなに急性期でも、自己実現の軸を無視した計画は立てるべきではないと思います。
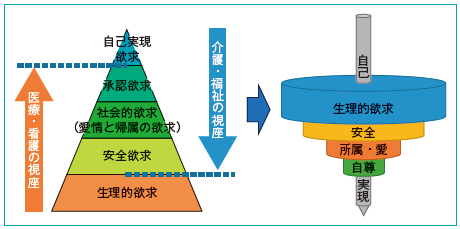
図2 マズローのピラミッドをひっくり返し自己実現を軸に回る駒のモデルへ
―まさにパラダイムシフトですね。そのために看護師はどのような力を身につければよいのでしょうか。
まずは、看護の原点を確認すること。それがパラダイムシフトの出発点になります。看護は人間対人間です。「看護の将来ビジョン2040」でも繰り返している通り、「いのち・暮らし・尊厳」をまもり支える価値観は普遍です。ケアの語源でもある「関心を向ける」ということは、人間対人間の関係でこそ生まれる。ここは変わりません。その上で、パラダイムシフトを考えます。教育の話でいえば、「解剖→生理→……」と部分から入って最後に統合するやり方は、あまりうまくいっていない面があります。新人教育でも「簡単なことから」進めるといつまでも夜勤に入れない、といったことが起きます。最初に入るべきは、むしろ一番大変なところから、「人を丸ごと知る」力を先につけることが必要です。部分はあとでいくらでも学べますし、つながっていきます。部分を全部積み上げても全体になるわけではありません。まず全体の見方を学ぶべきだ、と私は思っています。
■「一丁目一番地」は看護職のウェルビーイング
―2040年に向けて協会が果たす役割は大きいと思います。優先順位はありますか。
ビジョンを「絵に描いた餅」にしないためには、看護職の確保が重要です。やりがいと誇りを持って働く人たちが辞めないで済む制度にしていかないといけない。処遇改善もそうですし、夜勤・交替制勤務を健康的にどう回すかも含めてです。
ビジョンでは「看護職のウェルビーイング」を強調しています。ここが一丁目一番地だと思います。夢を持ち続けてもらわないといけない。「自分の子どもにも看護職になってほしい」と思える未来ある仕事として社会に見られること、学校の先生が「看護師になりたい」という子どもたちの背中を押せるように、看護のプレゼンス(存在感)を上げること、すなわち、「社会や組織の意思決定の場で、看護の専門性が見え、信頼され、影響力を持つ状態」にしていくことが重要です。それが、日本看護協会が優先するテーマです。
■看護職に向けてのエール
―看護管理者に向けて、会長からエールをいただけますか。
看護管理はこれからのキーだと思っています。私は1992年に看護師になりましたが、93 年に米国でプライマリーナーシングを見学したとき、本当に目からうろこでした。医師と対等に、受け持ち看護師が責任を持って看護計画を立て実践している。それを実現させているのは管理者です。看護師たちがどれだけいきいきと仕事ができる環境をつくるか。本質は「看護現場の舞台裏を支える」ことです。スタッフを輝かせることが管理者のやりがいだと思います。管理者自身が理念と信念を持つことも大切ですし、何より「考える環境」をつくること。「昔からこうしている」ではなく、「あなたはどう思う?」と問い、「やってみなさい」と言える管理者であること。一人ひとりの看護職が考えながら仕事をするから成長できる。そうした成長が遂げられる環境づくりに、やりがいを持って取り組んでいただきたい。現場で一人の看護職が受け持てる患者さんは限られますが、管理者になれば、スタッフを通じてより多くの患者さんをハッピーにできる。そこに大きな意味があります。
―看護職に向けても、ひと言いただけますか。
看護は本当に尊い仕事で、やりがいがある。ぜひ続けていただきたいです。そして、その姿を社会に見せていかないといけない。訪問看護など地域での活躍が増えれば、子どもたちが最初に見る看護師のイメージも変わります。医師の一歩後ろに下がっている姿ではなく、自律した判断をして活躍する看護師の姿を、いろんな場面で見せていってほしい。そのために、地域の看護の拠点を増やしていく必要があると思います。
(収録日:2025 年11 月21 日)
【引用・参考文献】
1) 公益社団法人日本看護協会.看護の将来ビジョン.https://www.nurse.or.jp/home/about/vision/index.html/(2026年3月12日閲覧)
2) 厚生労働省.第7回新たな地域医療構想等に関する検討会(令和6
年8 月26 日)資料1 新たな地域医療構想を通じて目指すべき医
療について.https://www.mhlw.go.jp/stf/newpage_42839.html(2026年3月12日閲覧)
3) 厚生労働省.第11回新たな地域医療構想等に関する検討会(令和
6 年11 月8 日)資料1 新たな地域医療構想について.https://www.mhlw.go.jp/stf/newpage_45163.html
(2026年3月12日閲覧)
「看護の将来ビジョン2040」専用ページはこちら
公益社団法人 日本看護協会 会長
1992 年東京大学医学部保健学科卒業後、東京大学医学部附属病院整形外科病棟に勤務。新潟県立看護短期大学助教授を経て、2002 年より京都大学医学部附属病院に勤務。2011 年より同院病院長補佐・看護部長。2017 年より岩手医科大学看護学部特任教授、2021 年より名古屋大学医学部附属病院卒後臨床研修・キャリア形成支援センター教授。2017~2023 年まで公益社団法人日本看護協会の副会長を務める。2025 年6月、第15 代日本看護協会会長に就任。
構成・文/佐賀由彦


