
第一線で活躍する医師や看護師、医療従事者などが講師として登場し、わかりやすく解説する「メディカのセミナー」。そのセミナーのプログラムのうちチャプターの1つをメディカLIBRARYだけで特別配信します。
※上部のサムネイルをクリックして視聴できます。
※視聴にはメディカIDが必要です。メディカIDをお持ちの方はログインしてそのままご視聴ください。
講師
野見山 崇
順天堂大学医学部附属静岡病院 糖尿病・内分泌内科 教授
<どんなセミナー?>
糖尿病の病態・治療・ケアについて網羅的に解説!
「糖尿病とは何か」、「どのように分類されるのか」、「三大療法の考え方」、「合併症の理解」、「患者とのかかわり方」、「家族や地域との連携」など、現場で必要となる知識を幅広くカバーしています。
糖尿病患者と初めてかかわる医療者でも理解しやすいよう、基礎から丁寧に整理しつつ、特に押さえておきたい重要ポイントをまとめています。
糖尿病・内分泌領域の看護師はもちろん、糖尿病患者をサポートするさまざまな診療科の看護師にも役立つ内容です。
配信|4. 糖尿病の治療

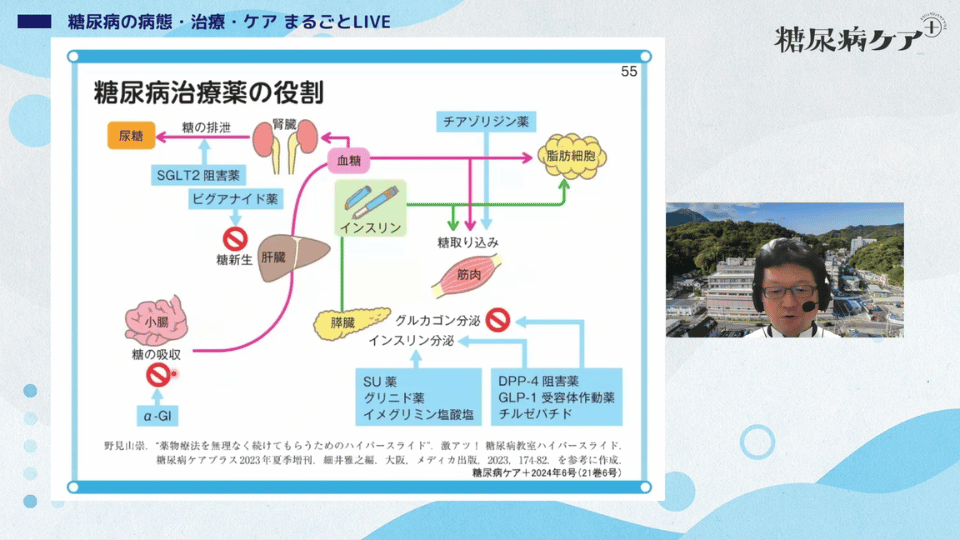
糖尿病治療薬は、ここ数十年で大きく増えました。私が河盛先生の弟子になった頃は、選択肢はSU薬とインスリンしかありませんでしたが、今ではこれだけたくさんの「武器」があります。
今日の昼、栄養士さんに講義をした際に「なかなか理解できません」と言われましたが、この図を見ていただくと、作用点の違いが一目瞭然ではないでしょうか。
インスリンは、皮下注射によって脂肪細胞や筋肉へ直接糖を取り込ませるダイレクトな治療法です。
膵β細胞からのインスリン分泌を促進するのが、SU薬、グリニド薬、スイミーグ(イメグリミン塩酸塩)、DPP-4阻害薬、GLP-1受容体作動薬、そして最近登場したデュアルアゴニスト(マンジェロ)です。
SGLT2阻害薬は腎臓で糖の放出を促し、ビグアナイド薬は肝臓からの糖放出を抑えると同時に、末梢組織での糖取り込みを増やします。
α-GI阻害薬は小腸からの糖吸収をゆっくりにしてくれます。
このように見ていくと、糖尿病治療薬はそれぞれ作用点が異なることがわかると思います。
患者さんに「なぜまた薬が増えるのですか?」と聞かれたら、「今はDPP-4阻害薬でインスリン分泌を促している状態です。そこにインスリンの感受性を高めて、肝臓の糖放出を抑えるビグアナイド薬を併用するのは、野球でいうとピッチャーとキャッチャーのように役割が違う選手を補充するようなものですよ」と説明すると、理解してもらいやすいのではないでしょうか。
糖尿病学会からは、糖尿病治療薬のアルゴリズムも示されています。
痩せている人は、インスリン分泌能が落ちているのでDPP-4阻害薬から。
太っている人は、インスリン分泌はあるものの感受性が落ちているので、ビグアナイド薬から使用することが推奨されています。
下の方に書いてある薬剤は「推奨しない」ということではなく、使われだして間もないので、エビデンスがまだ十分でないというだけです。病態に合わせて適切に使い分けることが大切です。

また、「DPP-4阻害薬は心血管イベント抑制のエビデンスがない」という先生がいらっしゃいますが、これは誤った解釈です。
海外で行われたこれらのスタディは、すべて二次予防、つまり動脈硬化が進んでしまった患者を対象にしています。つまり「進行した後の状態では心血管イベント抑制が得られなかった」というのが正しい理解です。
日本人で、心筋梗塞になってから糖尿病がわかる人なんてほとんどいないですよね。
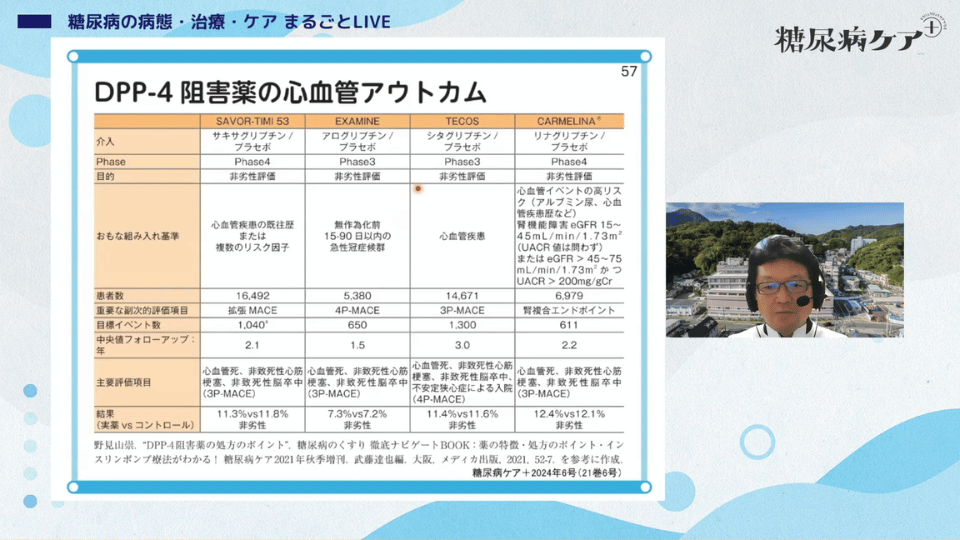
順天堂大学の研究では、心血管イベントを起こす前の糖尿病患者にDPP-4阻害薬を投与すると、頸動脈IMTが有意に薄くなると報告されています。
心血管イベントを起こす前に、早期に投与することが重要ということです。

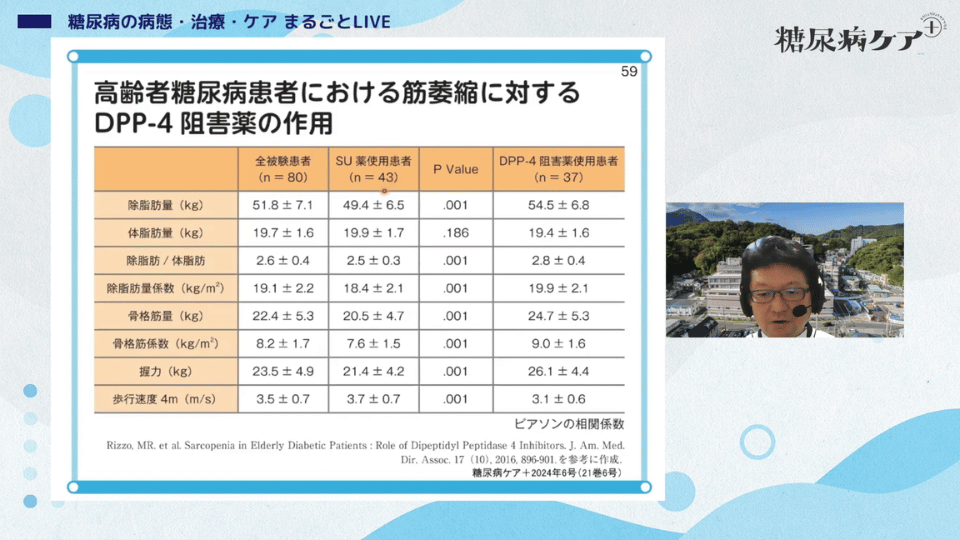
さらに、DPP-4阻害薬はSU薬に比べ、筋力・筋量の低下を有意に抑制することが報告されています。
高齢者、サルコペニア、痩せ型の糖尿病患者にはとても良いお薬といえるでしょう。
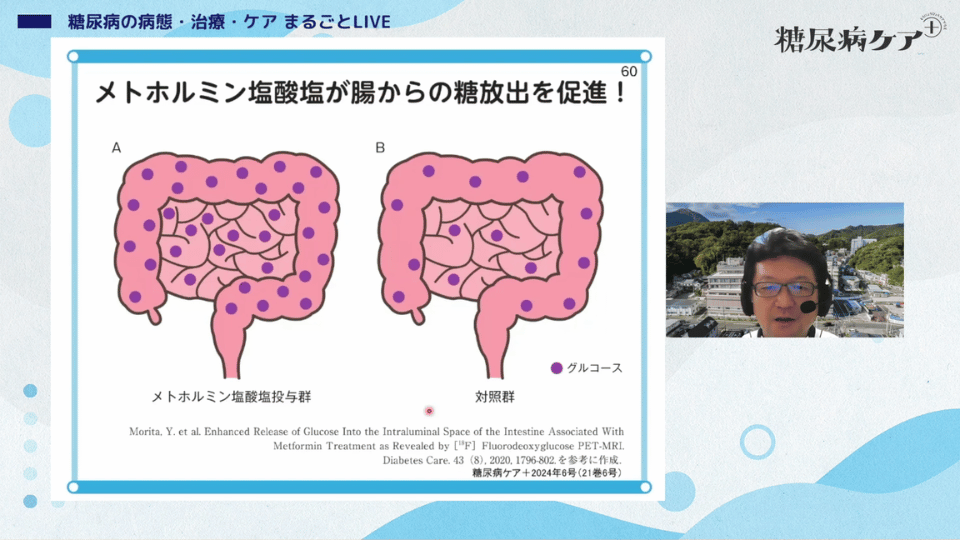
メトホルミンの作用は、肝臓からの糖放出の抑制がメインですが、最近は腸から糖を出していることがわかってきました。これ、非常に面白いですよね。
腸管から糖を放出して、まるでSGLT2阻害薬のように血糖を下げている可能性があります。
メトホルミンで下痢をする人がいるのは、もしかしたらこういった作用の影響かもしれません。
メトホルミンは、がん抑制の可能性がある糖尿病治療薬でもあります。インスリン濃度を間接的に下げたり、がん細胞の増殖を直接抑制したりすることで、がんを抑えていると考えられています。
横浜の消化器内科からは、大腸ポリープのポリペクトミー後にメトホルミンを1錠投与しただけで、再発が抑制されたという報告もされています。
日本人2型糖尿病患者の死因第1位ががんであることを踏まえると、メトホルミン(メトグルコ)は非常に優れた薬といえます。

今はやりの「インクレチン作用」についてです。DPP-4阻害薬の作用をアップレギュレートしてくれて、非常にいい組み合わせの一つです。
メトホルミンは腸からのGLP-1分泌を促進したり、膵β細胞において GLP-1受容体や GIP 受容体の発現を増強したりもします。河盛先生の言う「1+1が3になる組み合わせ」とはこのことですね。
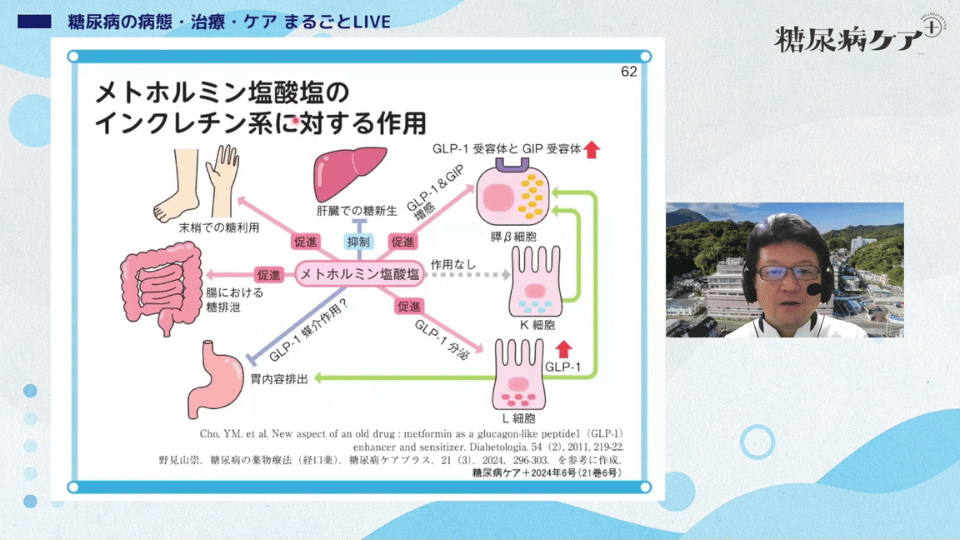
しかし、メトホルミンも完璧なお薬ではありません。「乳酸アシドーシス」という致死的な副作用があり、腎機能障害(特にeGFR30未満)の患者には禁忌です。
アルコールを多く飲む人は、アルコール性の低血糖とメトホルミンの低血糖が併存して、重症低血糖になることもあるため注意が必要です。
ただ、逆に「あなたはメトホルミンを飲んでいるから、お酒は控えめに」という抑止力にもなりうるのではないでしょうか。
高齢者への使用は慎重にと言われますが、元気な高齢者もたくさんいます。
シックデイ対策を理解できる認知機能があり、腎機能に問題がない方には、私もけっこう使っています。
適切なルールを守り、安心・安全に使用していただければと思います。

ご購入いただくとすべてのプログラムがご覧いただけますのでぜひご検討ください。

プログラム
1. はじめに
〇糖尿病の概要
2. 糖尿病の病態
〇糖尿病の診断、病型分類、治療目標
3. 糖尿病の合併症・併存疾患
〇糖尿病の急性合併症、三大合併症、動脈硬化疾患、さまざまな併存疾患のしくみと治療
4. 糖尿病の治療
〇糖尿病の食事、運動、薬物療法の基本と、糖尿病治療薬についての最新情報
5. 糖尿病とケア
〇糖尿病患者の健康と寿命、地域連携の重要性
6. おわりに
〇スティグマとアドボカシー活動、「糖尿病」の呼称変更
7. 質疑応答
〇糖尿病の経口薬は何種類くらい併用できますか?
〇療養指導という言葉は使ってはいけないとのことですが、看護師も治療支援という言葉を使うべきですか?
〇眼科や検診に行くように伝えても、なかなか行ってくれない患者さんへどのように患者さんに話していますか?
〇注射薬を嫌がる患者さんへどのように説明していますか?
〇患者家族が“見張り役”から抜け出せない場合、どのように支援すればよいでしょうか?
▼詳しくはこちらから
特集連動セミナー(有料)のテキストはこちら

