
「生物-心理-社会モデル(biopsychosocial model;BPSモデル)」とは、健康と病気について、生物学的(bio)・心理学的(psycho)・社会的(social)要因の相互作用の結果としてとらえる考え方です。BPSモデルを理解することは、「こころとからだ」の連動性の理解につながります。また、多職種連携のヒントにもなりえます。本連載では3回にわたり、心身相関とは何か、BPSモデルを活用することは実臨床にどのような効果をもたらすのかなどを紹介していきます。
2月23日にワークをまじえたセミナーを開催します。心理職をメイン対象としておりますが、多職種連携に携わる方にもぜひ受講いただきたい内容となっております。
▼詳細はこちら
https://cocoro-job.jp/seminar_book/4630/
不眠とは?
不眠とは、なかなかあやふやな言葉です。たとえば、「寝られないです」「布団に入ると目がさえてしまいます」「何回もトイレに起きていますね」「朝早くに目が覚めてしまいます」「朝が起きられない」「日中身体がだるくて眠くなります」「寝た感じがしない」。
これは全部「不眠」ですが、「不眠症」かどうかは分かりません。実は不眠症以外の睡眠障害である可能性もあります。不眠症以外の睡眠障害では検査をしなければわからないものもありますから、何の評価もしないで睡眠薬が使われていたら、それはよろしくない事態かもしれません。
不眠症と睡眠障害の違い
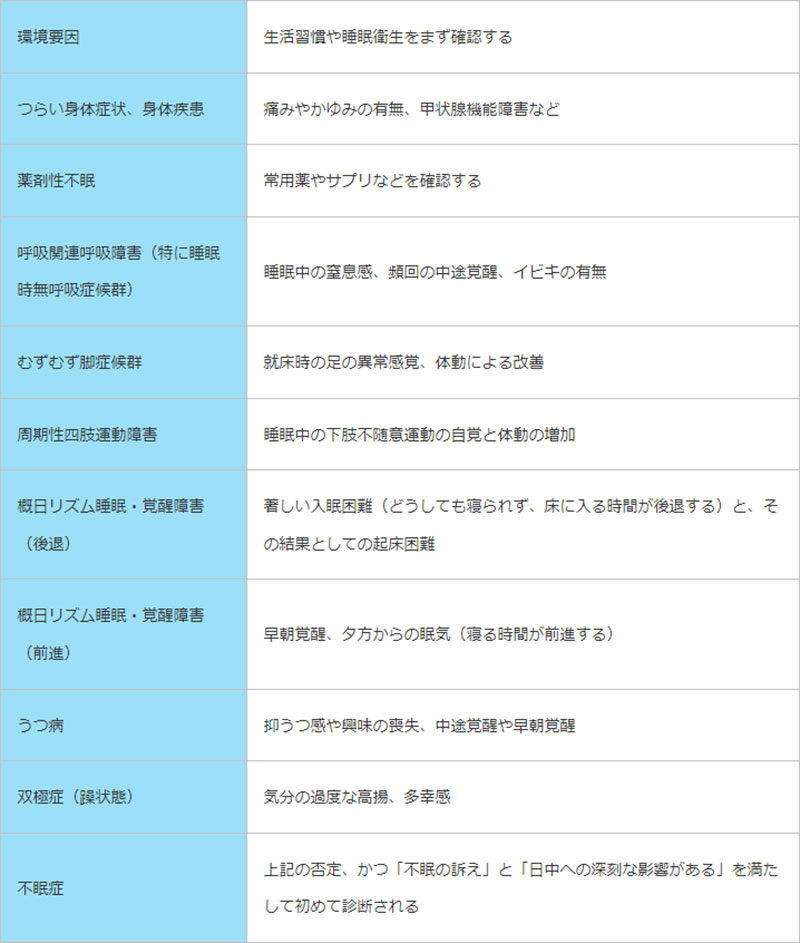
表1を参照ください。不眠症は数ある睡眠障害の一つで、その他の睡眠障害が除外でき、かつ「眠れない」と「日中の機能異常(要は仕事や学業、日常生活に支障をきたすということ)」を認めたときに初めて診断されます。
表1 睡眠障害の原因 ※睡眠障害には過眠症も含む。
また、不眠症は罹病期間による分類と不眠の質による分類があります。
すなわち前者は「週に3日以上」が「3カ月以上続く慢性不眠症」と「3カ月未満の短期不眠症」で、後者は表2に示した3つです。どんな疾患でも慢性化は最近「3カ月」を区切りとすることが多いですが、やはり治療を困難にする要因が「3カ月以上の持続」なんだろうと思います。また以前は「熟眠困難」という分類がありましたが、主観的であるため分類からはなくなりました。(でも困っている方はたくさんおられますので、臨床的には有用です!)
表2 不眠症の質の分類

睡眠障害に関与する身体疾患(Bio)
うつ病や双極症など精神疾患で不眠になることは想像に難くないと思いますが、体の病気でも寝られなくなることがありますので、いくつか解説します。
甲状腺機能亢進症
甲状腺ホルモンの過剰分泌によって、心拍数や血圧が上昇し、不安や興奮などの精神症状が現れることがあります。これらの症状は、入眠困難や中途覚醒などの不眠症状を引き起こすことがあります。
睡眠時無呼吸症候群
睡眠中に呼吸が一時的に止まることで、低酸素血症や交感神経の亢進が起こります。これらの反応は、睡眠の浅い段階にとどまったり、睡眠の途中で目が覚めたりすることにつながります。
むずむず脚症候群
足の不快感や動かしたい衝動によって、入眠困難や中途覚醒などが起こることがあります。布団から出ると症状が消失するというのも一つの特徴です。鉄欠乏性貧血でも同様の症状が生じることがあります。
頻尿(前立腺肥大症、利尿効果のある薬剤など)
排尿の回数や時間が増加することで不眠症状を呈します。
掻痒
皮膚の炎症やアレルギーなどのかゆみで不眠を呈することがあります。布団の中では体温が上昇しやすく、痒みを誘発する可能性があります。
痛み
関節痛や頭痛などの痛みがあると、入眠困難や中途覚醒などの不眠症状が起こることがあります。睡眠不足によって、痛みの感受性が高まったり、痛みに対するストレスが増加したりすることがあります。
薬剤性
利尿薬以外にも、一部の向精神薬や内服ステロイドはその代表です。
不眠に関わるBとPとS。つながりの詳細はセミナーで体験を!
このように不眠には身体的なこと、精神的・心理的なこと、環境や生活習慣などの社会的要因までさまざま関与することがわかったと思います。特に先述した「3カ月以上続く慢性不眠症」には、さまざまな「永続要因(perpetuatingfactor)」(日本神経治療学会「標準的神経治療:不眠・仮眠と概日リズム障害」のFig.1参照)があるとされており、身体症状や身体疾患、薬そのものに加えて、不眠に対する誤った対処行動がとられていたり、就寝環境が「寝られない場所」といつの間にか学習されていたり、不眠症状や薬への過度な不安や注意が惹起されていたりと、BPS各要因が複雑に絡み合っていることが多いです。睡眠専門外来もありますので、相談することも重要です。
このように、睡眠一つとっても、さまざまな要因の中でつながりあって困りごとを維持させていることがあります。セミナーで扱う症例では睡眠障害を中心に扱ってはいませんが、BPSをうまく扱うことは不眠症を治療する上でも大切になりますので、ぜひ学びに来てください。お待ちしています。
【著者】
山根 朗
淀川キリスト教病院 緩和医療内科・ホスピス 医長
関西医科大学附属病院 研究医員
【あわせて読みたい】
第1回 心と身体のつながりとBPSモデル|BPSモデルを学び、支援に生かす!
第2回 「こころ」だけでは理解できない・救えない|BPSモデルを学び、支援に生かす!
プログラム
12:30~14:10 ①1コマ:アセスメントのポイント~心理職が知っておくべき身体の現象とその見方~
14:10~14:20 休憩
14:20~16:00 ②2コマ:BPSモデルを作ってみよう *事前のワークを解説します
16:00~16:15 休憩
16:15~17:55 ③3コマ:医学・心理・社会それぞれのアプローチを学ぶ
日時:2月23日(祝・金)12:30~17:55
場所:会場参加(大阪)/オンライン参加(ZOOM)

参考図書のご紹介

BPSモデルで理解する
症状、ストレス、対人関係などに悩む人の診かたが変わる
身体と心の「緊張」を読みほぐす!
心の悩みはさまざまな形で身体や感情、対人関係に現れます。その1つが緊張です。緊張という1つの体の反応を中心に、BPSモデルをもとに、人(クライエントなど)の見立て・アセスメント、心理職による具体的なアプローチ法についてまとめました。日々のカウンセリングや援助に役立つ一冊です。
目次
【はじめに】「緊張」を知ることは何につながる?
1 なぜいま「緊張」なの?
2 「緊張」をBPSモデルで考えよう!
3 「緊張」を知るための3つのケース
【第1章】緊張のメカニズム〜そのとき、身体に何が?〜
1 緊張って何?
2 自律神経とホルモン
3 緊張気質の心理社会的背景
【第2章】緊張の現れ〜身体と心と関係性に〜
1 緊張によって生じる身体的影響
2 緊張に伴う認知的・心理的反応
3 関係性における緊張
4 精神疾患からみた緊張
【第3章】緊張のアセスメント〜BPSモデルで仮説を立てる〜
1 ケース1のBPSモデルと仮説
2 ケース2のBPSモデルと仮説
3 ケース3のBPSモデルと仮説
【第4章】緊張に対する治療・アプローチ
1 BPSモデルに基づく治療・アプローチ
2 身体的アプローチ
3 心理学的アプローチ①認知行動療法
4 心理学的アプローチ②子どもの支援(遊戯療法)
5 社会的アプローチ
6 支援者の緊張とセルフアセスメント
【コラム】
①心療内科とは?
②心身一如
③周りの緊張がうつる?
④発達障害と緊張
⑤機能性は「気のせい」?
⑥タテ・ヨコ・ナナメの関係

発行:2023年6月
サイズ:A5判 216頁
価格:3,630円(税込)
ISBN:978-4-8404-8180-9



