
みなさんこんにちは!
#067から心カテ手技中に心電図が変化しうるシチュエーションについてお話ししています。今回もその続きをお話ししていきたいと思います。
心電図を変化させるカテの手技
心電図に変化が起こるカテ中の手技には以下のものがあります。前回は③から⑤についてお話しました。今回は⑥から⑧について解説します。
①カテーテル挿入による冠動脈解離(#067)
②左心室へのカテーテル迷入(#067)
③冠動脈へのAir注入(#068)
④造影剤投与による血液不足(#068)
⑤カテーテルによる血流遮断(#068)
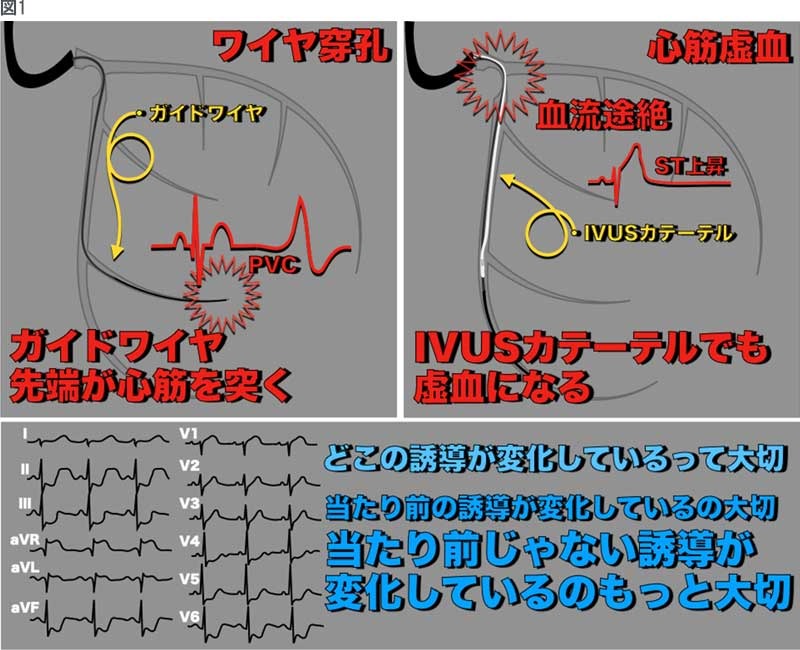
⑥ガイドワイヤ先端による血管穿孔
⑦IVUSでも血流途絶
⑧バルーン拡張による血流遮断
⑨薬剤投与による心電図変化
⑩削るデバイスによる心電図変化
⑪痛み・苦痛による心電図変化
⑥ガイドワイヤー先端による血管穿孔
冠動脈に入っているガイドワイヤー(#042参照)は、とても細いけど、血管を貫くほどの硬さがあります。このガイドワイヤーが血管を貫くと、その穴から血が心臓の外に漏れ出て、最悪の場合その血液が心臓の周りに溜まり心タンポナーデになることもあります。
ガイドワイヤーによる血管穿孔は当然防げるものなら防がなければなりません。その一つの方法として、心電図のモニタリングがあります。ガイドワイヤーをワイヤリングしているときや、すでにワイヤーが血管の奥に入っているときに、これまで出ていなかったPVC(premature ventricular contraction:心室期外収縮)が出たときには「PVCです!」って伝えましょう。
ガイドワイヤーの先端が心筋を突っつき、そのせいでPVCが出ているのかもしれません。「PVCです!」って伝えることで「ガイドワイヤーの先端の位置を確認してください!」って術者の先生に伝えることができます(※PVCは毎回出るわけではありません。)
⑦IVUSでも血流途絶
血管内超音波カテーテルであるIVUS(intravascular ultrasound:血管内超音波)カテーテルの太さは約1mmあります。病変によっては、この1mmの太さでも血流が途絶えることがあります。
心電図変化は風船を膨らませたら起こるって思いがちですが、細くなった病変にデバイス(治療道具)を入れただけでも血流が乏しくなって、心筋虚血を起こしSTの上昇などの心電図変化が起こり得ますので、冠動脈造影をしっかり観察し、どんな病変を治療するのかは、みんなが把握しておくことが大切ですね。
IVUSを操作する人は、特にこのことに注意しなければなりません。血流が途絶えるような病変のときには、まず事前にプルバックスタートについて術者と相談します。プルバックスピードをゆっくりにすると、その分虚血時間が長くなってしまいますので、早くするかどうかについて術者と相談しましょう。そして、いつもよりもモタつくことなく、スムーズに記録をスタートさせ、なるべく虚血時間を短くします。
プルバックスピードを速くすることや、テンポ良く記録をスタートさせること、そしてIVUSカテーテルが冠動脈に入っていくときに「心電図見ておきます!」って伝えること。これが術者にとって安心感につながり、信頼関係を深めることにつながっていくのではないでしょうか。
⑧バルーン拡張による血流遮断
細くなった病変をバルーンで拡張すると、血流が途絶えて心筋が虚血になり、心電図変化が起きます。心電図変化はT波の増高に始まり、STが低下した後に上昇していきます(#012参照)。風船を拡張した後、心電図はST上昇に至るまで変化し、風船を収縮した後、血流が戻り心筋虚血が解除されていきます。それに伴い心電図は元に戻っていきます。
STが変化し始めたとき、そして心電図が元に戻ったときにはしっかり術者に伝えるようにしましょう。心電図変化は風船を膨らませた血管と12誘導の心電図の誘導は一致するのが普通です。当たり前の変化を見逃さないことも大切ですが、当たり前じゃない誘導の変化を見逃さないことはとても大切です(#013参照)。
例えば、前下行枝の入口Seg.6を治療していたときにV2-4でSTの変化が起こることは当たり前の変化ではありますが、もしaVR誘導も変化していたら見逃してはなりません。風船が手前に滑ってLMT(left main trunk:左冠動脈主幹部)も塞いでしまい、回旋枝にも血流がいかず左冠動脈全体が虚血になってしまっているかもしれません。
このときもちろん透視画像で風船が滑っていないことをしっかり確認しながら治療を進めていっているかと思いますが、もし気づけてなかったとき、心電図が教えてくれることになります。その場合、できれば早い段階で気づくことが大切で、STが上昇してからではなく、T波の増高もしくはSTの低下の段階で気づくことができれば、重大な不整脈の発生などを未然に防げるかもしれません。
今回は、重大な合併症の発生や状態悪化も心電図で防げるかもしれない、ということについてお話ししてきました。モニタリングは術者の第二の目として、違う視点から安全と治療の成功を守る大切な役割です。いま何が起こり得るのか予測を立て、術者を安心させ、患者さんに安心を還元できるモニタリングができればまさにそれがプロの仕事ですね!
それでは今回はこれまで。
ありがとうございました。
新生会総合病院 高の原中央病院
臨床工学科 MEセンター
西日本コメディカルカテーテルミーティング(WCCM)副代表世話人
メディカセミナー『グッと身近になる「心カテ看護」~カテ出しからカテ中の介助、そして病棟帰室後まで~』など多数の講演や、専門誌『HEART NURSING』、書籍『WCCMのコメディカルによるコメディカルのための「PCIを知る。」セミナー: つねに満員・キャンセル待ちの大人気セミナーが目の前で始まる! 』など執筆も多数。







