
みなさんこんにちは。
前回(#073)は、私が経験した心カテ症例をお話ししました。
今回はその症例のその後についてお話ししていきます。
カテ室に戻ってきた患者
カテ室から集中治療室へ患者さんを送り出した10分後、主治医から電話がありました。
「先ほどの患者さん、いまからIABP(大動脈内バルーンパンピング)を挿入のためカテ室に戻ります」
いったい何が起こったのでしょう??
カテ室で受け入れ準備を進め、患者さんが入室しました。集中治療室に入ってすぐ心エコーをすると心室中隔穿孔が認められたのです。
では、なぜ心室中隔穿孔になったのか考えていきましょう。
考えなくてはならないことは次の2つです。
①解剖
②リスクファクター
①解剖
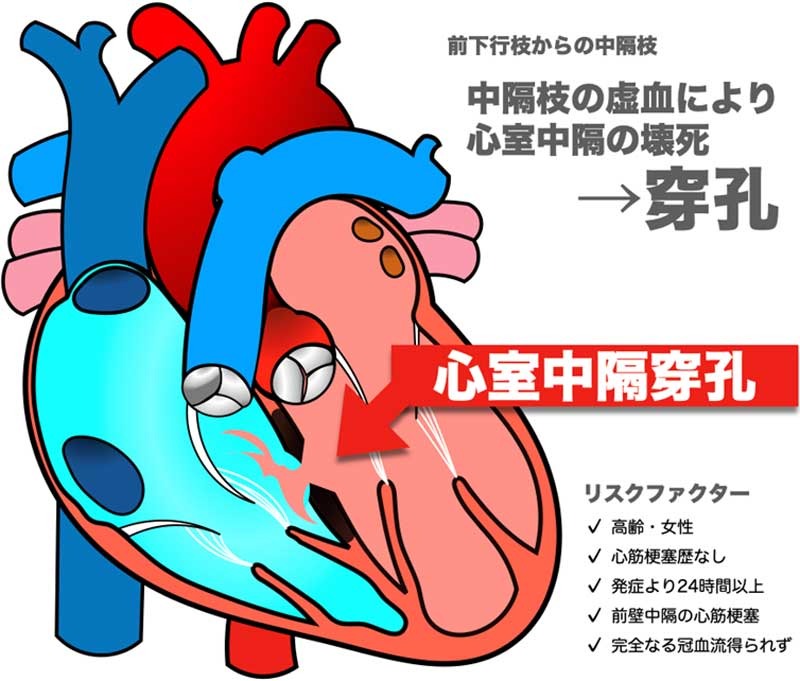
今回の責任病変は前下行枝の#7です。前下行枝は心臓の前壁と心室中隔を栄養しています(#004を読み返してみよう!)。
このなかでも前下行枝から生えている中隔枝に注目です。中隔枝は文字通り心室中隔を栄養しているわけですから、中隔枝に血流がないと心室中隔に血液が流れません。そのため、前下行枝が詰まってしまうと、心臓の前壁と心室中隔で心筋壊死が起こるのです。
「前壁中隔の急性心筋梗塞です」ってよく聞きますよね。前壁の急性心筋梗塞っていうのは厳密にいうと間違いなんですね。前壁がやられたらほとんどの場合は中隔もいっしょにやられるのです。
今回は、この中隔も心筋梗塞を起こし、心筋壊死が起こったため、心室中隔穿孔を起こしてしまったのです。
②リスクファクター
今回の患者さんは80歳以上と高齢の女性でした。そして発症から24時間以上経っている。なおかつPCIでは完全に血流を再開することはできず、なおも梗塞は起こったままという状態です。
これは心室中隔穿孔のリスクファクターにすべて当てはまるのです(※)。
※急性冠症候群ガイドライン(2018年改訂版)P67
https://www.j-circ.or.jp/cms/wp-content/uploads/2018/11/JCS2018_kimura.pdf
この2点から考えると、緊急カテが始まるときには、この心室中隔穿孔は予測できていたということになります。
心室中隔穿孔の場合は、なかなか血圧を保つことができません。急性心筋梗塞だけでは血圧は下がらないとも言われているので、本症例のようにノルアドレナリンが必要になることは多くはありません。しかし、このようなリスクのある患者さんの場合は事前にノルアドレナリンを準備しておいたほうがいいかもしれません。
このような状況下で血圧低下のときの昇圧薬はなるべく下がり切る前がいいでしょう。なぜなら、すごく血圧が下がったときに早く血圧を上げたいと急速投与した場合、その反動で血圧が一時的に上がり過ぎる場合があるからです。このときに穿孔を助長してしまい、拡大してしまうことが考えられます。何事も早め早めの対処が必要です。
図1
私たちはこの症例を経験して、予測して動くことはとても大切だということを学びました。患者さんの情報をしっかり得る……だけでなく、しっかり読み取る、活かすことがとても大切だということを、この患者さんに教えていただきました。
それでは今回はここまで。
お付き合いありがとうございました。
新生会総合病院 高の原中央病院
臨床工学科 MEセンター
西日本コメディカルカテーテルミーティング(WCCM)副代表世話人
メディカセミナー『グッと身近になる「心カテ看護」~カテ出しからカテ中の介助、そして病棟帰室後まで~』など多数の講演や、専門誌『HEART NURSING』、書籍『WCCMのコメディカルによるコメディカルのための「PCIを知る。」セミナー: つねに満員・キャンセル待ちの大人気セミナーが目の前で始まる! 』など執筆も多数。







